Léčba pacientů s roztroušenou sklerózou v době pandemie COVID‑19
Letošní kongres European Academy of Neurology (EAN), který se konal ve dnech 23.–26. května 2020, byl podobně jako řada dalších odborných akcí uspořádán na virtuální platformě. Jedním z aktuálních témat, jemuž se věnovali odborníci z různých koutů Evropy na satelitním sympoziu společnosti Roche, bylo zajištění péče o pacienty s roztroušenou sklerózou (RS) v obtížné době pandemie COVID‑19.
Vliv pandemie COVID 19 na léčbu
roztroušené sklerózy
Profesor Andrew Chan (University Hospital of Bern, Švýcarsko) v první přednášce rozebral, jaké výzvy a změny v péči o pacienty s RS přineslo celosvětové rozšíření infekce koronaviru SARS CoV 2. Pandemie COVID 19 ovlivnila péči v mnoha směrech; došlo k dočasnému omezení přístupu ke službám a zdravotní péči, změnám v provozu magnetorezonančního (MR) i laboratorního vyšetřování se zpožděním diagnostiky i monitorace probíhající léčby; spolu se změnami dodávek léčiv byla ovlivněna i samotná farmakoterapie.
Jak se vyhnout negativnímu ovlivnění péče o pacienty v dlouhodobém horizontu? Dlouho před pandemií COVID 19 byl diskutován možný přínos telemedicíny a tato otázka se aktuálně znovu otevřela s vyšší naléhavostí. V běžné klinické praxi může být telemedicína přínosná v urychleném sdílení informací, třídění pacientů na dálku i v zajištění pravidelné péče. Ačkoliv nelze opomenout stinné stránky, které mohou představovat například nemožnost dostatečného vyšetření naživo (fyzikální) a absence osobního kontaktu s pacientem zejména v prvních měsících léčby, mohou se naopak přínosem v péči stát videokonzultace a snadnější možnost kontaktu a komunikace, analýza MR vyšetření a zhodnocení stupně disability (pomocí Expanded Disability Status Scale, EDSS) na dálku, lepší spolupráce pacientů s omezením nutných návštěv center a v neposlední řadě i snížení zdravotnických nákladů. K řešení je zcela jistě potřebné technické vybavení a bezpečnost přenášených dat.
Situace kolem pandemie COVID 19 se dynamicky vyvíjí, znalosti chování viru jsou zatím limitované, proto se i oficiální doporučení mohou v průběhu času měnit. Důležitou otázku představuje téma, jak mají být pacienti s RS v tomto období léčeni. Dle konsenzu European Multiple Sclerosis Platform (http://www.emsp.org/ z dubna 2020) mají pacienti s RS, kteří dostávají léčbu modifikující onemocnění (disease-modifying therapy, DMT), pokračovat v léčbě a neměnit ji. Nemocní, u nichž se rozvinou příznaky COVID 19, mají konzultovat další průběh se svým lékařem. U pacientů zahajujících DMT by měla být volba léčby uskutečněna s ohledem na regionální riziko COVID 19.
První data malé kohorty pacientů z Itálie sledující průběh COVID 19 mezi nemocnými s RS neodhalila u pacientů léčených DMT závažnější průběh onemocnění. Z 232 případů suspektních z infekce SARS CoV 2 byla pozitivita prokázána u 57, ve většině případů byla závažnost infekce klasifikována jako mírná, u 2 % jako závažná a kritická u 3 %. Tato první data nenaznačují, že by byl průběh u pacientů s DMT oproti běžné populaci závažnější, proto by riziko onemocnění COVID 19 nemělo být důvodem k přerušení léčby.
Profesor Chan prezentoval aktuální data pacientů léčených okrelizumabem, který je v současnosti v indikaci relabující remitující (RR RS) nebo primárně progresivní formy (PP RS) podáván více než 160 000 pacientů. Z celkem 100 případů podezřelých z infekce SARS CoV 2 byla nákaza prokázána u 74 pacientů (Hughes, et al., Mult Scler Relat Disord 2020). Z počtu 57 pacientů, u nichž jsou známy výsledky, byl mírný až středně závažný průběh zaznamenán u 29 nemocných, závažný u 23 a kritický u pěti z nich. Jedná se zatím o předběžná data a omezenou expozici, nicméně dosavadní sledování nesignalizovala závažnější průběh infekce u pacientů léčených okrelizumabem v porovnání s běžnou populací.
Profesorka Mar Tintoré (Multiple Sclerosis Centre of Catalonia, Barcelona, Španělsko) k tématu připojila vlastní zkušenost z pandemie COVID 19, kdy se péče o pacienty v jejich RS centru proměnila ze dne na den. V nemocnici s více než tisícovkou lůžek, kde bylo 85 % lůžek obsazeno pacienty s COVID 19, došlo k výrazné transformaci péče. Zrušeny byly osobní konzultace, laboratorní i MR vyšetření. Kde to bylo možné, byla využita telemedicína, včetně disciplín, jako jsou psychologická podpora, rehabilitace a fyzioterapie. Profesorka Tintoré zhodnotila, že dobré výsledky naznačují, že mnohé z toho zůstane zachováno i v budoucnu.
Pandemie COVID 19 představuje pro neurology pečující o pacienty s RS novou výzvu. Doktor Wallace Brownlee (Queen Square Multiple Sclerosis Centre, Londýn, Spojené království) k tématu, jak léčit pacienty s RS v období pandemie COVID 19, poznamenal, že jednotlivé lékové skupiny se rizikovostí z pohledu virových infekcí odlišují. Robustní data týkající se infekce SARS CoV 2 chybějí, aktuální doporučení se opírají o názory odborníků, neexistuje jednotné doporučení založené na důkazech. Vždy by měly být brány v úvahu lokální rizika a individuální charakteristiky pacienta.
Optimalizace léčby pacientů
s roztroušenou sklerózou
Tématu zabývajícímu se otázkou, jak optimalizovat strategii léčby u pacientů s RS, se v dalším sdělení věnoval doktor Tjalf Ziemssen (University Hospital Carl Gustav Carus, Drážďany, Německo).
Roztroušená skleróza představuje chronické onemocnění, o léčbě je třeba přemýšlet v dlouhodobém horizontu. K demyelinizaci a ztrátě axonů dochází již v časných stadiích onemocnění, nejvíce v oblastech aktivního zánětu. MR měření potvrzují přítomnost axonálního poškození dávno před rozvojem výrazné klinické disability. Poškození nervových struktur nervový systém zpočátku kompenzuje (neurologická rezerva), což může vést k maskování poškozujících změn. Časná a účinná intervence je proto zásadní zejména na počátku, má schopnost pozitivně ovlivnit léčebné výsledky a prognózu pacienta.
Časná léčba subklinického zánětu vysoce účinnou terapií zpomaluje kumulaci disability a invalidizaci pacienta s relabující RS. Poolovaná data ze studií OPERA I a II potvrdila, že časné zahájení léčby okrelizumabem přineslo 57% snížení rizika potvrzené progrese disability oproti opožděnému zahájení terapie (Hauser, et al., ECTRIMS 2020). U pacientů iniciálně randomizovaných k léčbě okrelizumabem byla zaznamenána nižší míra atrofie mozku oproti těm, kteří léčbu zahájili o dva roky později (Arnold, ECTRIMS 2018). Sledování dále ukázala, že i po šesti letech follow up zůstalo zachováno nižší riziko potřeby použít ambulantní pomůcku a progrese potvrzené disability ve skupině léčené od počátku okrelizumabem v porovnání se skupinou s iniciální léčbou interferonem (Giovannoni, et al., Neurology 2020).
Přínos časné a účinné terapeutické intervence demonstrují i data z reálné klinické praxe. Práce Spelmana a kol. (AAN 2017) ukázala, že čím dříve byla v průběhu RS zahájena léčba natalizumabem, tím výraznější byl její přínos ke zmírnění disability (EDSS). Práce Browna a kol. (JAMA 2019) dokumentovala, že eskalace léčby na přípravky s vysokou účinností (fingolimod, natalizumab, alemtuzumab) do pěti let od stanovení diagnózy RR RS snižuje riziko konverze do sekundárně progresivní formy (SP RS) v porovnání s eskalací léčby za déle než pět let trvání nemoci.
Významný pozitivní vliv časné léčby byl zaznamenán také u PP RS (Wolinsky, et al., ECTRIMS 2020). Ve skupině léčené okrelizumabem od počátku studie byl zaznamenán nižší podíl pacientů s potvrzenou kompozitní progresí disability (vedle EDSS sledovány i testy Nine Hole Peg Test a Timed 25 Foot Walk Test) oproti původně placebové skupině, kde mohli pacienti přejít k aktivní léčbě až později.
Doktor Ziemssen připustil, že navzdory těmto datům o účinnosti jsou oficiální doporučení pro léčbu a reálná klinická praxe zdrženlivější. Vysoce účinná léčba představuje u pacientů s RR RS menšinu v podávané DMT. Pouze 43,8 % pacientů s RR RS dostává vysoce účinnou terapii; 32,3 % v první linii (McGinley, et al., AAN 2019). Dokládá to i německá studie CONFIDENCE z reálného prostředí (van Hall, ECTRIMS 2019); dle vstupních charakteristik byli okrelizumabem léčeni pacienti starší, s pokročilejším onemocněním (průměrný věk pacientů byl 43,5 roku, průměrná doba trvání onemocnění 8,68 roku a průměrná hodnota EDSS 3,0), než tomu bylo v registračních studiích. Tyto signály jsou dokladem toho, že moderní účinná léčba není v klinické praxi dostatečně využívána. Doktor Ziemssen upozornil, že využití dat z klinických studií i sledování reálného prostředí a jejich přenesení do klinické praxe představují velkou výzvu.
Léčba roztroušené sklerózy šitá
na míru
Jak ušít léčbu na míru pro konkrétního pacienta, nastínila ve svém vystoupení profesorka Mar Tintoré. Při volbě léčebné strategie je třeba zohlednit demografické charakteristiky pacienta i environmentální faktory, které je možné ovlivnit. Věk je určitým ukazatelem neurologické rezervy pacienta, mužské pohlaví s určitou pravděpodobností ukazuje na závažnost onemocnění, vliv může mít z hlediska etnika genetická výbava. Přítomnost některých komorbidit (epilepsie, migréna, hyperlipidemie) je asociována s vyšším výskytem relapsů a disabilitou. Ovlivnit je možné nízké sérové koncentrace vitaminu D, které jsou spojeny s vyšším rizikem relapsu, nebo kouření.
Pro léčebnou strategii je dále zásadní klinický obraz a fenotyp onemocnění. Horší prognózu signalizuje primárně progresivní forma RS, vysoká frekvence relapsů (zejména v prvních letech onemocnění) a jejich topografie; důležitou informaci poskytuje délka intervalu mezi prvním a druhým relapsem, míra zotavení po prvním relapsu nebo hodnota EDSS v době diagnózy.
Další významnou informaci pro terapeutická rozhodnutí nám přináší MR vyšetření. MR zobrazení přirovnala prof. Tintoré k oknu, které nám poskytne reálný pohled na to, co se děje uvnitř. Vysoký počet a objem T2 lézí, míšní a infratentoriální lokalizace lézí nebo stupeň atrofie šedé kůry mozkové představují faktory spojené s horší prognózou a agresivní formou onemocnění.
Stále větší prognostický význam mají také biomarkery – koncentrace lehkých řetězců neurofilament (NfL) v séru a mozkomíšním moku, oligoklonální pásy v mozkomíšním moku nebo koncentrace chitináz a ztenčení vrstvy nervových vláken sítnice (RNFL).
Se znalostí těchto charakteristik je dalším krokem snaha o odhad individuálního rizika. Pokrok na poli počítačové techniky se dnes uplatňuje i v procesu kalkulace rizika a odhadu odpovědi na léčbu. Kombinací demografických, environmentálních, klinických i paraklinických charakteristik by měly tyto nástroje v klinické praxi pomoci pacientům i zdravotnickým pracovníkům při informovaném rozhodování o léčbě. Důležitým zdrojem dat pro kalkulaci rizik jsou registry léčby. Byly vyvinuty nomogramy k predikci individuálního rizika konverze do SP RS v čase diagnózy RS s přesností odhadu 77–87 % (Manouchehrinia, et al., Mult Scler 2019), statistický nástroj ke stanovení skóre progrese (Pisani, et al., ECTRIMS 2019, Abstr. 169) nebo kalkulátor individuální odpovědi na léčbu (Pellegrini, et al., Mult Scler 2019).
Optimální léčebná strategie by měla předejít disabilitě se všemi jejími funkčními důsledky a zachovat pacientovi co nejlepší kvalitu života. Vedle viditelných obtíží s chůzí, potřeby kompenzačních pomůcek pro usnadnění chůze sem patří například sfinkterové obtíže, sexuální dysfunkce, poruchy spánku a bolest, které mají na kvalitu života významný vliv.
Při volbě léčby hraje vedle její účinnosti důležitou roli také dlouhodobá bezpečnost. Na základě dostupných bezpečnostních signálů identifikovaných v klinických studiích a jejich porovnáním s epidemiologickými daty je třeba posoudit reálná rizika u konkrétního pacienta. Velmi nápomocné ke zhodnocení dlouhodobého rizika jsou extenze klinických studií, registry léčby a data z reálné klinické praxe. Nezanedbatelná je také role biomarkerů, jako je například přítomnost protilátek proti JC viru pro zhodnocení rizika progresivní multifokální leukoencefalopatie.
Volbu DMT je potřeba pečlivě probrat s pacientem, brát v potaz jeho preference z hlediska cesty podání, životního stylu, nákladů na léčbu, nežádoucích účinků a snášenlivosti. Jiná volba léčby bude u staršího pacienta, odlišná bude u mladé ženy plánující těhotenství. Přednášející se shodli, že nápomocné algoritmy a skórovací systémy nemohou nahradit osobní kontakt s pacientem a jeho individualitu. Po informovaném rozhodnutí a zahájení léčby je dále třeba monitorovat adherenci pacienta k léčbě, nežádoucí účinky, bezpečnost a účinnost terapie.
Zajištění péče o pacienty
s RS
V dalším sdělení se doktor Wallace Brownlee (Queen Square Multiple Sclerosis Centre, Londýn, Spojené království) zaměřil na téma, jak zajistit pokračování léčby v této náročné době a které poznatky plynoucí z pandemie COVID 19 můžeme v budoucnu uplatnit ke zlepšení kontroly nemoci. Přednášející vyzdvihl, že výzvy dávají vzniknout novým příležitostem, možnostem přístupu k léčbě a způsobům řešení. Tak je tomu i v případě pandemie COVID 19.
Pro časnou intervenci ke zpomalení progrese nemoci, zachování zdravé nervové tkáně a zlepšení prognózy pacienta je zásadní minimalizace zpoždění v diagnóze a zahájení účinné DMT. Oproti doporučením je prodleva v diagnóze a iniciaci léčby v klinické praxi napříč státy delší. Na dlouhodobém léčebném procesu by se měl podílet multidisciplinární tým (neurolog, sestra, klinický psycholog, případně psychiatr, fyzioterapeut a další). Se záměrem zrychlit a optimalizovat léčebné procesy i v době pandemie a minimalizovat diagnostická a léčebná zdržení je možné využít telemedicínu a virtuální platformy. V době pandemie umožňuje telemedicína kontinuitu léčby a znamená zcela jistě novou pozitivní zkušenost, jak zajistit účinnou léčbu a komunikaci.
Další výzvou v době pandemie COVID 19, které bylo nutno čelit, byla potřeba pravidelného hodnocení pacienta tak, aby byl zajištěn optimální průběh léčebného procesu. V době zahájení péče je třeba provést počáteční MR vyšetření, která mohou být pro pacienta s klinicky izolovaným syndromem určujícím vodítkem pro predikci konverze do klinicky definitivní RS a kumulace disability; následné MR vyšetření zhruba po roce léčby má vypovídací hodnotu z hlediska odpovědi pacienta na DMT první linie. Stejně tak jsou například měření skóre kognitivních funkcí nástrojem predikce prognózy. V celém průběhu RS je MR vyšetření využíváno k odhalení subklinického zánětu a progrese onemocnění. Informaci o nemoci poskytují podrobná vyšetření kumulace disability a zhodnocení kvality života. Ta bylo v době koronavirové krize možné absolvovat pomocí sebehodnocení a nástrojů telemedicíny. Aplikovány byly MR protokoly umožňující kratší dobu pobytu pacienta.
Jako přínosné se ukázaly snahy o redukci času potřebného k aplikaci léku a snížení frekvence dávkování. Doktor Brownlee prezentoval recentní výsledky randomizované, dvojitě zaslepené studie ENSEMBLE PLUS, které demonstrovaly srovnatelnou frekvenci a závažnost reakcí souvisejících s infuzí okrelizumabu při aplikaci trvající přibližně dvě hodiny oproti schválené době přibližně 3,5 hodiny. Infuzní podání okrelizumabu v kratším čase nebylo spojeno se zvýšeným rizikem reakcí spojených s infuzí. Získaná data korespondují s uskutečněným klinickým hodnocením CHORDS, jehož podstudie (Bermel, et al., ECTRIMS 2019) potvrdila bezpečnost kratší doby podání okrelizumabu. Doba podání infuze zkrácená na 2,5 hodiny ani zde nebyla provázena zvýšením rizika závažných nebo život ohrožujících infuzních reakcí. Pozitivní výsledky potvrdila i studie SAROD (Vollmer, et al., ECTRIMS 2019), kde kratší infuze nebyla rovněž spojena s vyšším výskytem závažných infuzních reakcí, zaznamenané reakce byly mírné a jejich celková incidence 36 % je konzistentní s frekvencí výskytu zaznamenanou během klinických studií fáze III (34–39 %). Žádný z pacientů nepřerušil aplikaci přípravku z důvodu reakce spojené s infuzí.
Diskutující odborníci se shodli na významu telemedicíny; její využití v době pandemie COVID 19 přinese stabilní uplatnění i v budoucnu, tato data považují momentálně za komplementární ke standardním klinickým zjištěním a zcela jistě prospěšná pro pacienty i zdravotnické odborníky. Vyzdvižen byl význam dlouhodobých výsledků léčby. Soustředění se pouze na infekci SARS CoV 2 a zanedbání/zdržení běžné léčby může mít za následek negativní dopad na pacienty s RS v dlouhodobém horizontu.
Aktuální sdělení zaměřená
na léčbu okrelizumabem
Vliv léčby okrelizumabem na hodnoty NfL
V krátkém sdělení prezentoval profesor Amit. Bar Or výsledky sledování zaměřené na sérové hodnoty NfL po léčbě okrelizumabem u pacientů s RR RS a PP RS (prezentace ERP1150).
Neurofilamenta jsou hlavní komponentou axonálního cytoskeletu. Při neuronálním poškození se uvolňují do okolí. Jejich zvýšené hodnoty představují biomarker aktivity nemoci a pokračující neurodegenerace. Jejich hodnoty mohou být také odrazem odpovědi na léčbu. Ke stanovení jsou vzhledem ke stabilitě využívány hlavně lehké řetězce (NfL).
Oproti zdravým jedincům jsou sérové koncentrace NfL u pacientů s RR RS a PP RS zvýšené, s nejvyššími hodnotami pozorovanými u pacientů s RR RS v době akutní ataky. Bez ní vykazují hodnoty NfL u pacientů s RR RS a PP RS při úpravě dle věku téměř identickou distribuci.
Okrelizumab, anti CD20
monoklonální protilátka, je schválen pro léčbu pacientů
s RR RS a PP RS. Poolovaná data ze studií
OPERA I, OPERA II (Hauser, et al., N Engl J Med 2017)
zaměřených na pacienty s RR RS a ze studie
ORATORIO (Montalban, et al., N Engl j Med 2017) hodnotící
pacienty s PP RS porovnala sérové hodnoty NfL a prokázala
jejich signifikantní redukci po léčbě okrelizumabem (graf 1A–D). Výraznější redukce byla pozorována u pacientů
s RR RS.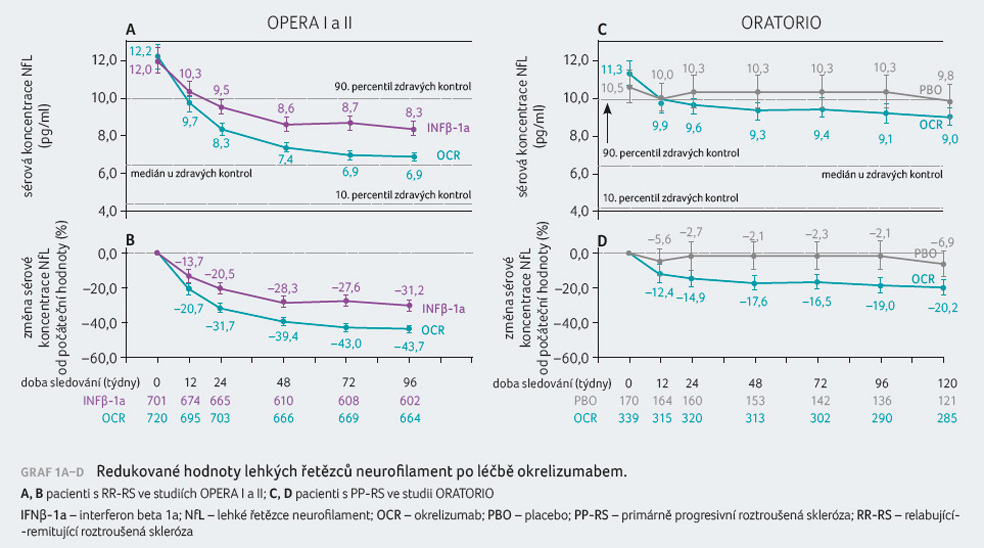
Podobná distribuce NfL u nemocných s RR RS a PP RS poukazuje rovněž na obdobný proces neuroaxonálního poškození, jež probíhá zákeřně jak u RR RS, tak u PP RS a svědčí pro koncept, který posuzuje relabující a progresivní formy RS jako části stejného kontinua nemoci.
Studie OBOE
Profesor A. Bar Or dále
prezentoval (prezentace EPR1149) výsledky klinického hodnocení
OBOE (Ocrelizumab Biomarker Outcome Evaluation) zaměřeného na B
a T lymfocyty a zánětlivé biomarkery v mozkomíšním
moku u pacientů s PP RS a RR RS léčených
okrelizumabem. Cílem hodnocení bylo prozkoumat biomarkery
neurodegenerace a zánětu a B buněčné mechanismy
u RS. Uspořádání studie ukazuje obrázek 1.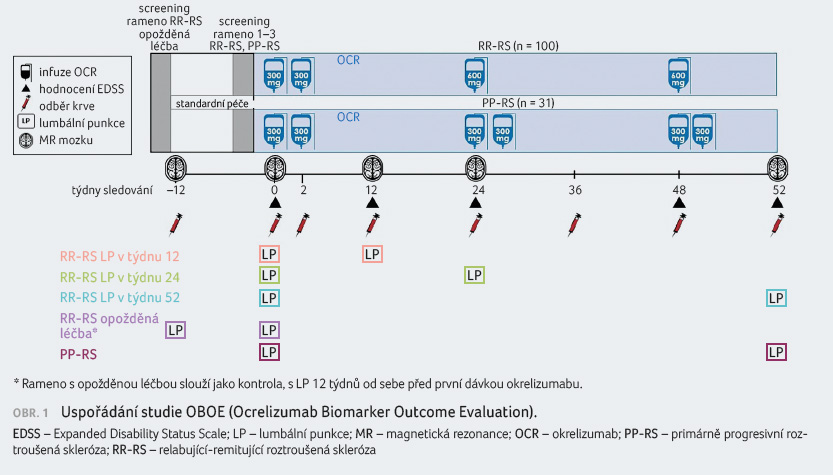
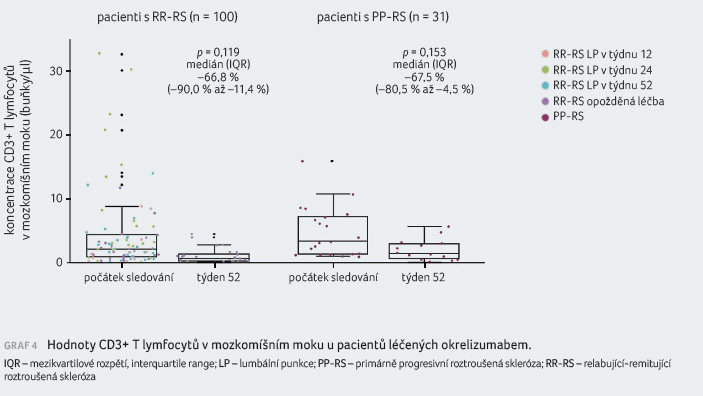
Počáteční hodnoty B lymfocytů, T
lymfocytů a zánětlivých markerů v mozkomíšním moku
byly u pacientů s PP RS a RR RS obdobné,
hodnoty NfL byly vyšší ve skupině pacientů s RR RS
oproti PP RS. Redukci hodnot NfL, T a B lymfocytů
a CXCL13 po léčbě okrelizumabem zachycují grafy 2–5.
Ve skupině pacientů s RR RS došlo k výrazné
redukci NfL oproti počáteční hodnotě, u pacientů s PP RS
byl rovněž zaznamenán numerický pokles hodnot. K výrazné
redukci došlo v týdnu 52 ve všech sledovaných
parametrech jak u pacientů s RR RS, tak u nemocných
s PP RS.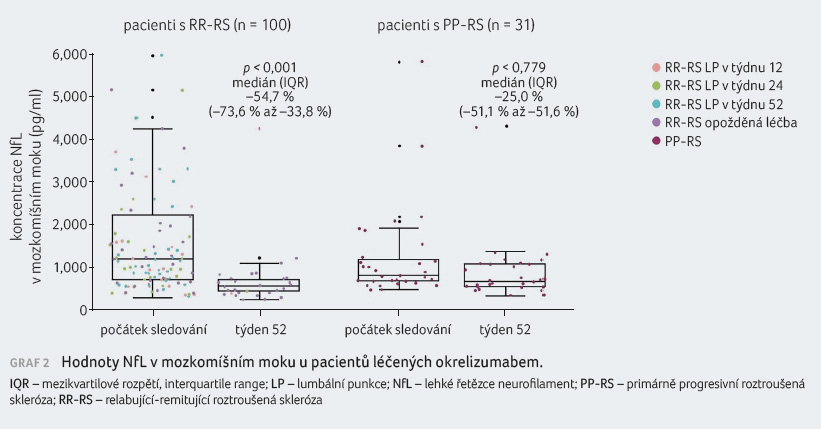
Bezpečnost léčby okrelizumabem
Bezpečnost a účinnost
okrelizumabu u pacientů s RS demonstrovaly studie fáze II
a III. Okrelizumab redukoval aktivitu nemoci a progresi
disability u pacientů s RR RS ve srovnání
s interferonem beta 1a a u pacientů s PP RS
oproti placebu. Ve studiích fáze III byly jako nejčastější
nežádoucí účinky asociované s léčbou okrelizumabem
uváděny infuzní reakce, respirační infekce a infekce
močových cest.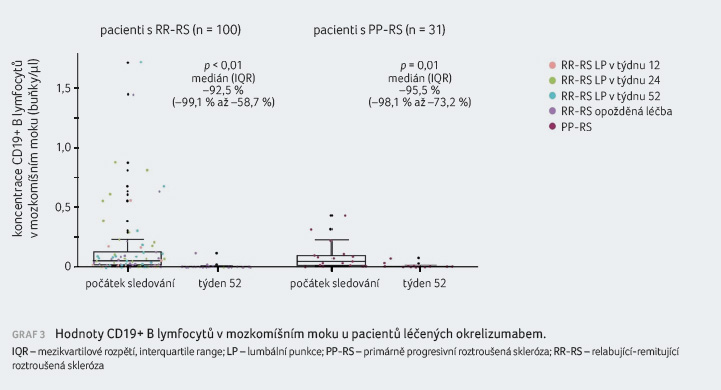
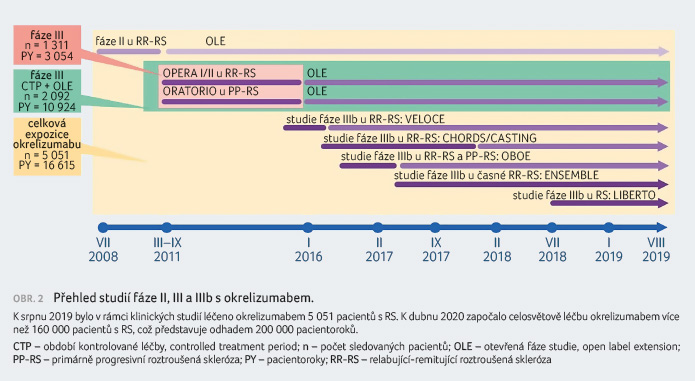
Aktualizovanou analýzu bezpečnosti léčby okrelizumabem u pacientů s RR RS a PP RS prezentoval profesor Stephen L. Hauser (prezentace EPR 2122). Do analýzy byly zahrnuty studie fáze II (NCT00676715), OPERA I a II, ORATORIO, VELOCE, CHORDS, CASTING, OBOE, ENSEMBLE a LIBERTO (obr. 2). Prezentována byla data probíhajících klinických hodnocení a extenzí studií až do srpna 2019 a dále data z farmakovigilanční databáze společnosti Roche popisující pacienty léčené okrelizumabem, u kterých bylo podezření na onemocnění COVID 19 nebo u nich bylo toto onemocnění prokázáno (data k 30. dubnu 2020).
 Bezpečnostní profil okrelizumabu byl
vyhodnocen jako konzistentní, míra nežádoucích a závažných
nežádoucích účinků v otevřených extenzích studií
OPERA, ORATORIO a v celkové populaci exponované
okrelizumabu zůstaly shodné jako v kontrolovaném období
léčby ve studiích fáze III. Podíl nežádoucích účinků
vedoucích
Bezpečnostní profil okrelizumabu byl
vyhodnocen jako konzistentní, míra nežádoucích a závažných
nežádoucích účinků v otevřených extenzích studií
OPERA, ORATORIO a v celkové populaci exponované
okrelizumabu zůstaly shodné jako v kontrolovaném období
léčby ve studiích fáze III. Podíl nežádoucích účinků
vedoucích
k přerušení léčby byl setrvale nízký. Po celé 6,5leté období zůstala míra výskytu závažných infekcí v populaci s expozicí okrelizumabu stabilní bez signifikantního meziročního kolísání. Stejně tak nebyla v registrech zaznamenána změna v riziku výskytu malignit ani karcinomu prsu u žen. Dlouhodobá follow up a postmarketingová sledování budou i nadále monitorovat bezpečnost léčby u pacientů s RS léčených okrelizumabem.
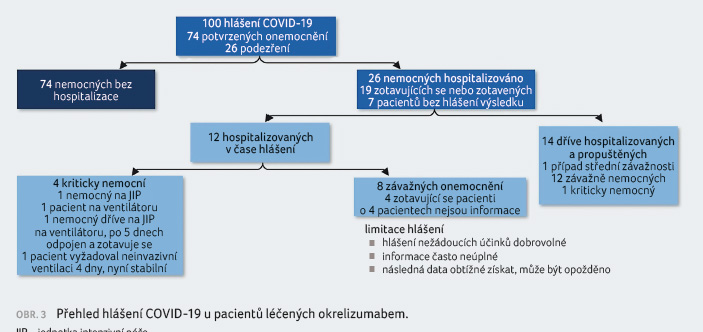
K 30. dubnu 2020 bylo zaznamenáno 100 hlášení u pacientů s RS léčených okrelizumabem v souvislosti s probíhající pandemií COVID 19 (Hughes, et al., Mult Scler Relat Disord 2020). Vývoj nákazy přehledně ukazuje obrázek 3. Na základě dostupných, ač limitovaných dat nic nenasvědčuje tomu, že by měl být průběh COVID 19 u pacientů léčených okrelizumabem závažnější.
Redakčně zpracovala PharmDr. Kateřina Viktorová