Možnosti uplatnění nové duální bronchodilatace aclidinium bromid/formoterol v pneumologické praxi
Souhrn:
Chronická obstrukční plicní nemoc (CHOPN) je závažné plicní onemocnění s vysokým výskytem, které se vyznačuje různě rychlou progresí obstrukční ventilační poruchy a vývojem respirační insuficience. Léčba je komplexní a pro symptomatické pacienty zahrnuje mimo jiné i farmakologickou bronchodilatační terapii. Článek stručně shrnuje účinky β2 mimetik a anticholinergik a jejich vzájemné synergické působení, dále představuje jednotlivé složky nové duální kombinace aclidinium bromid/formoterol, průkaz jejich účinnosti a bezpečnosti ve světle klinických studií a přináší úvahu nad možnostmi jejich terapeutického využití.
Key words:
aclidinium bromide – formoterol – bronchodilation – dual combination – COPD.
Summary:
COPD is a serious and frequently occurring lung disease characterized by
progression of the obstruction ventilation disorder of various speed and by development of respirational insufficiency. Therapy is complex and in the case of symptomatic patients includes among others also pharmacological bronchial dilatation treatment. The article briefly summarizes effects of β2 mimetics and anticholinergics and their mutual synergic effect, presents individual components of a new dual combination of aclidinium bromide/formoterol, proof of their effectiveness and safety in the light of clinical studies, and reflections on possibilities of their therapeutic use.
Úvod
Chronická obstrukční plicní nemoc (CHOPN) je komplexní stav, který charakterizují plicní i mimoplicní projevy. Ty jsou vysoce variabilní, a to jak průběhem onemocnění, tak i reakcí jednotlivce na podanou léčbu. Příčinou onemocnění je chronický zánět dýchacích cest a plic vzniklý v našich podmínkách obvykle v důsledku dlouhodobého kouření. Postupně tak dochází k nevratnému zpomalení proudu vzduchu, které detekujeme spirometricky a označujeme jako obstrukční ventilační poruchu.
Pro stanovení diagnózy je nutná přítomnost typické klinické symptomatologie a průkaz ireverzibilní obstrukční poruchy. Je vhodné zařadit kromě běžně užívaných bronchodilatačních testů i několikadenní užívání systémových kortikosteroidů a doplnění výsledku měření difuzní kapacity plic pro oxid uhelnatý (transfer factor for carbon monoxide, TLCO) a měření hodnoty oxidu dusnatého (fractional exhaled nitric oxide, FeNO); oříškem z hlediska diferenciální diagnostiky může být odlišení asthma bronchiale s ireverzibilní obstrukcí, která je následkem remodelace dýchacích cest. Samotný průkaz obstrukce pak má být založen na snížení poměru vitální kapacity plic za 1 sekundu (forced expiratory volume 1, FEV1) ke klidové vitální kapacitě (slow vital capacity, SVC) – FEV1/SVC. Užití poměru vitální kapacity plic za 1 sekundu a usilovné vitální kapacity (forced vital capacity, FVC) – FEV1/FVC – a fixního poměru 0,7 (FEV1/FVC < 0,7) vede k falešné pozitivitě u starší populace a k falešné negativitě u mladší populace, a proto by tento poměr neměl být vůbec používán [1].
Chronická obstrukční plicní nemoc představuje časté onemocnění (prevalence 7,7 % v ČR) s vysokou poddiagnostikovaností. Jeho prognóza je určována průběhem nemoci samotné, jejím fenotypem, četností exacerbací a přítomností dalších komorbidit. Doba přežití pacientů ve stadiu respirační insuficience s užíváním dlouhodobé domácí oxygenoterapie (DDOT) je kolem tří let.
Princip léčby CHOPN
Cílem léčby je zmírnění symptomů (především dušnosti a kašle), zlepšení (či aspoň stabilizace) plicních funkcí, kvality života, omezení počtu exacerbací a snížení mortality. Farmakoterapie sama o sobě je relativně málo účinná, proto je chybou užívat ji samostatně. Její místo je pouze v kombinaci s režimovými opatřeními a s léčbou nefarmakologickou. Celkově je léčba obvykle řazena do čtyř skupin, které uvádí tab. 1.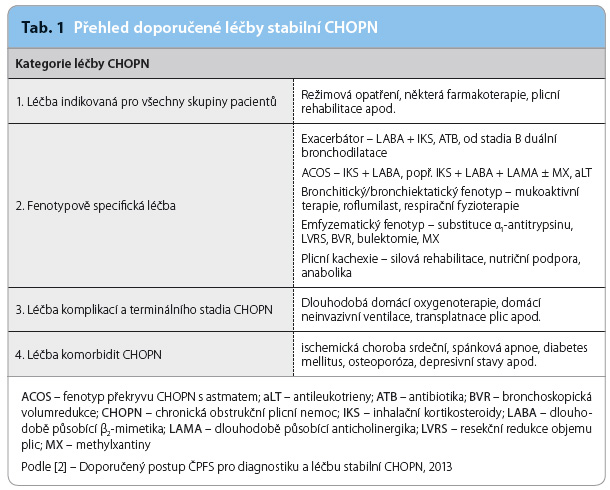
Chybí dostatek důkazů pro zahájení farmakoterapie u asymptomatických pacientů, nejdůležitějším krokem se jeví odstranění příčinných faktorů (zanechání kouření, změna pracovní činnosti, změna bydliště apod.) a zlepšení fyzické kondice a životosprávy. Pro pacienty s již prokázanou symptomatickou CHOPN se vedle paušální léčby rovněž doporučuje pravidelné podzimní očkování proti chřipce a očkování proti pneumokokům. Přínos pneumokokové vakcíny není zcela jednoznačný, před paušálním podáním je dobré zohlednit i individuální rizika pacienta (bydlení v rizikovějším prostředí, např. seniorské domovy, ústavy sociální péče atp., osobní vnímavost k infekcím v předchozích letech). Profesor MUDr. Jiří Beran, CSc., na svých přednáškách doporučuje u pacientů starších padesáti let zahajovat vakcinaci konjugovanými vakcínami pro tvorbu imunologické paměti a protilátek a pak pokračovat vakcínami polysacharidovými v intervalu pěti let.
Farmakoterapie CHOPN
Základem moderní farmakoterapie pro symptomatické pacienty s CHOPN je bronchodilatační léčba [2,3], všechny ostatní typy léků jsou fenotypově specifické, jak uvádí tab. 1. Bronchodilatancia jsou dnes v převážné většině podávána inhalační cestou, což s sebou přináší významný klad – snížení výskytu a závažnosti nežádoucích systémových účinků při dobré účinnosti a bezpečnosti léčby a dávkování v řádech mikrogramů. Na druhé straně je naprosto zásadní věnovat pozornost edukaci pacienta a výběru užívaného inhalačního systému.
Běžně předepisovaná bronchodilatancia můžeme rozdělit do tří skupin – na agonisty receptorů β2 (β2‑mimetika), antagonisty muskarinových receptorů (anticholinergika) a na methylxantiny. Perorálně užívané methylxantiny mají slabý bronchodilatační účinek a jako základní léčba se užívají pouze u pacientů s neschopností osvojit si inhalační techniku. Svoje pevné místo pak mají u pacientů ve III. a IV. stadiu fenotypu častých exacerbací (exacerbátor) či u pacientů s bronchitickým/bronchiektatickým fenotypem. Inhalační bronchodilatancia dělíme podle délky účinky na krátkodobě působící (nejběžněji ipratropium 21 µg, salbutamol 100 µg, fenoterol 100 µg, jejich vzájemné kombinace), která se používají pro pacienty s CHOPN v I. stadiu a jako podpůrná léčba pro další stadia v aplikaci podle potřeby s omezením maximální denní dávky. Inhalační bronchodilatancia s dlouhou dobou účinku jsou indikována jako základní léčba pro všechny pacienty od II. stadia CHOPN a doba jejich působení je 12 hodin (LAMA – aclidinium 332 µg 2× denně, LABA – formoterol 6–12 µg 2× denně) či 24 hodin (ultra‑LAMA – tiotropium 5–10 µg 1× denně, glycopyrronium 44 µg 1× denně, umeclidinium bromid 55 µg, ultra‑LABA – indacaterol 150–300 µg 1× denně, vilanterol 22 µg 1× denně).
Kombinace β2‑mimetik a anticholinergik
Stimulace adrenergních receptorů β2‑mimetiky a blokáda muskarinových receptorů antagonisty muskarinových receptorů v dýchacích cestách způsobuje bronchodilataci. Mezi uvedenými mechanismy ovlivnění průsvitu dýchacích cest sice existují rozdíly, a to jak dané cirkadiánním rytmem, tak i interindividuální a intraindividuální odpovědí na podání léku, na druhé straně je ovšem již prokázáno, že společným použitím obou bronchodilatancií lze dosáhnout maximálního ovlivnění bronchokonstrikce až u dvou třetin z celkového počtu nemocných s CHOPN [4]. Mechanismus synergického působení mezi oběma typy léčiv je dobře prokázán, ale jeho patofyziologický podklad ještě není zcela objasněn. Majoritní podíl má snížení cholinergní neurotransmise z parasympatických ganglií působením β2‑mimetik, která pak díky potlačení bronchokonstrikce dosáhnou větší bronchodilatace působením na hladkou svalovinu. Přidání inhalačních anticholinergik s krátkodobým účinkem (short‑acting muscarinic antagonists, SAMA) ke krátkodobě působícím β2‑mimetikům (short‑acting agonists, SABA) tak nemocným přináší výraznější zlepšení plicních funkcí než podání jednotlivých složek v monoterapii při snížení počtu exacerbací a zároveň bez zvýšení výskytu a závažnosti nežádoucích účinků [5]. Anticholinergika mají ve srovnání s β2‑mimetiky lepší bronchodilatační účinek. Inhalace anticholinergika po inhalaci β2‑mimetika vede k další bronchodilataci, zatímco opačné pořadí bronchodilataci již nezvýší [6].
Duální kombinace aclidinium bromid/formoterol
V lidských bronších zprostředkovávají účinek acetylcholinu receptory M1–M3, ideální anticholinergikum antagonizuje činnost receptoru M3 (popř. částečně i M1) a má jen minimální afinitu k receptoru M2. Tím by byla zablokována konstrikce hladkých svalů a snížení sekrece hlenových žlázek především velkých dýchacích cest (M3) a ztížena neurotransmise v parasympatických gangliích (M1) bez zvýšení produkce acetylcholinu v dýchacích cestách s následnou bronchokonstrikcí (M2).
Aclidinium bromid má ve studiích in vitro poločas vazby na receptory M3 29,2 hodiny a poločas vazby na receptory M2 4,7 hodiny [7]. Z toho tedy plyne výborná bronchodilatace s průměrným maximálním zvýšením FEV1 ve srovnání s výchozím stavem (227–268 ml), s nežádoucími účinky nevymykajícími se obvyklým nežádoucím účinkům anticholinergik (sucho v ústech, zácpa). Po inhalaci nastupuje účinek do 30 minut po užití první dávky a maximální bronchodilatace je dosaženo za 1–3 hodiny po podání.
Inhalačně podaný formoterol způsobuje prostřednictvím β2‑receptorů relaxaci buněk hladké svaloviny dýchacích cest, čímž vede k jejich bronchodilataci. Charakteristický je pro něj rychlý nástup účinku (maximální koncentrace v séru je dosaženo již za 5 minut a účinek trvá minimálně 12 hodin).
Dobré vlastnosti obou léčiv, aclidinium bromidu a formoterolu, se potencují v nové duální kombinaci s názvem Duaklir®. Její rychlý nástup účinku s dostatečně silným působením na hodnotu FEV1 a na zmírnění dušnosti prokazují výsledky studií AUGMENT a ACLIFORM. Dále byla prokázána dobrá účinnost na ovlivnění nočních a časně ranních symptomů, z toho plynoucí snížení spotřeby úlevové medikace a zlepšení kvality života. Rovněž byla potvrzena bezpečnost léku, jehož mírné nežádoucí účinky jsou ve srovnání s ostatními bronchodilatancii stejně četné [8–10]. Sdružená analýza obou uvedených studií pak ještě poukazuje na schopnost kombinace aclidinium/formoterol 400 µg/12 µg snížit počet akutních exacerbací ve srovnání s placebem [10].
Aplikace léčiv v uvedených studiích a pochopitelně i duální bronchodilatace aclidinium bromid/formoterol je podávána 2× denně pomocí inhalačního systému pro práškové formy (DPI, dry powder inhaler) Genuair®.
Diskuse
V poslední době zažívá spektrum bronchodilatačních léků nebývalé rozšíření. Farmakologická nabídka je pestrá a zahrnuje celou řadu jednosložkových i kombinovaných přípravků s různou dobou účinnosti. Logicky se nabízí otázka, zda má ještě smysl přicházet s dalším. A pokud ano, jak vymezit pacienta vhodného právě pro novou léčbu? Co nás přesvědčí k preskripci léku užívaného dvakrát denně, když již jsou na trhu bezpečné a účinné léky aplikované jedenkrát denně?
Moderní pneumologie se individualizuje, jak je patrné nejen ze snahy o fenotypizaci obstrukčních nemocí, ale i z osobních protikuřáckých intervencí pneumologů, z úsilí o vypracování osobních rehabilitačních programů, o začlenění lázeňských pobytů do léčby a z častějších žádostí o inhalátory a dechové pomůcky. Uvědomujeme si jedinečnost každého našeho pacienta a snažíme se najít optimální řešení „na míru“, které jediné je zárukou dlouhodobé spolupráce při dispenzarizaci nevyléčitelné choroby CHOPN.
Jaké výhody nám tedy nový přípravek nabízí? Zkušenosti s aclidinium bromidem potvrzují jednoduchost inhalačního systému Genuair®. Ten je jednak velmi přehledný, nepotřebuje velké nádechové úsilí a v neposlední řadě není náročný na jemnou motoriku prstů. Prakticky vyžaduje pouze sejmutí víčka a zmáčknutí dobře viditelného velkého barevného tlačítka.
Je nutné zvážit i dosavadní zkušenosti s kombinací ultradlouhodobě působících anticholinergik (ultra‑long‑acting muscarinic antagonists, u‑LAMA) a ultradlouhodobě působících β2‑agonistů (ultra‑long‑acting β2‑agonists, u‑LABA). U‑LAMA/u‑LABA přináší velké množství výhod, ale občas se setkáváme i s intolerancí léku danou především účinností složky u‑LABA. Pacienti popisují projevy typické pro předávkování adrenergními stimulanty β2, tedy třes, palpitace, bolesti hlavy, nauzeu (naprosto vzácně i zvracení), ospalost. V klinické praxi se setkáváme i s anticholinergními účinky, jako je zvýšený nitrooční tlak s projevy bolesti očí, s poruchou zraku a zrudnutím očí. Někdy problémy rychle odezní a s dalším užíváním léku postupně vymizejí, jindy jeho užívání znemožní a vedou k pochybnostem pacienta o vhodnosti duální bronchodilatační terapie. Rovněž existuje i nemalá skupina pacientů s přetrvávajícími potížemi obzvlášť v nočních či v časně ranních hodinách, jež je mohou vést k porušení compliance ve smyslu nadužívání předepsaných léků. Spolehlivost je tradičně vyšší u jednoduchých dávkovacích schémat; pokud již pacient užívá jiný lék dvakrát denně (což platí i pro léky s mimoplicní indikací), může být výhoda užívání inhalační kombinace jedenkrát denně diskutabilní.
Kdy zvážit zahájení léčby fixní kombinací aclidinium bromid/formoterol?
- U nemocných kategorie B–D s přetrvávajícími klinickými potížemi při monoterapii jednou z komponent.
- U pacientů s fenotypem exacerbátora či ACOS (překryv s asthma bronchiale), kde jsou již do léčby zařazeny inhalační kortikosteroidy podávané dvakrát denně.
- Při horší či špatné snášenlivosti léčby kombinací u‑LAMA/u‑LABA.
- U nemocných s omezenou jemnou motorikou prstů či s potížemi s pochopením složitějších inhalačních systémů.
- Při přetrvávajících klinických potížích v nočních či v časných ranních hodinách.
Závěr
Kombinace bronchodilatačních léčiv aclidinium bromid/formoterol v novém duálním přípravku má dostatečnou bronchodilatační schopnost a nástup účinku srovnatelný s užíváním klasické záchranné medikace, což vede ke zmírnění symptomů CHOPN a ke zlepšení kvality života nemocných při dobré bezpečnosti. Díky tomu a díky ověřenému jednoduchému inhalačnímu systému lze očekávat, že nový přípravek brzy získá své spokojené uživatele a vhodně tak rozšíří spektrum již dostupných bronchodilatačních léků.
Seznam použité literatury
- [1] Chlumský J. Chronická obstrukční plicní nemoc. In: Vašáková M. a kol. Moderní farmakoterapie v pneumologii. Praha: Maxdorf Jessenius, 2013; str. 80–91.
- [2] Doporučený postup ČPFS pro diagnostiku a léčbu stabilní CHOPN. www.pneumologie.cz, 2013.
- [3] The Global Strategy for Diagnosis, Management and Prevention of COPD, update 2014, www.goldcopd.com
- [4] Tashkin DP, Celli B, Decramer M, et al. Bronchodilator responsiveness in patients with COPD. Eur Respir J 2008; 31: 742–750.
- [5] COMBIVENT Inhalation Aerosol Study Group: In chronic obstructive pulmonary disease, a combination of ipratropium and albuterol is more effective than either agent alone. An 85 day multicenter trial. Chest 1994; 105: 1411–1419.
- [6] Gross NJ, Skorodin MS. Role of the parasympathetic system in airway obstruction due to emphysema. N Engl J Med 2000; 343: 269–280.
- [7] Gavalda A, Miralpeix M, Ramos I, et al. Characterization of aclidinium bromide, a novel inhaled muscarinic antagonist, with long duration of action and a favorable pharmacological profile. J Pharmacol Exp Ther 2009; 331: 740–751.
- [8] D’Urzo A, Rennard SI, Kerwin EM, et al; on behalf of the AUGMENT COPD study investigators. Efficacy and safety of fixed dose combinations of aclidinium bromi-de/formoterol fumarate: the 24 week, randomized, placebo controlled AUGMENT COPD study. Respir Res 2014; 15: 123.
- [9] Singh D, Jones PW, Bateman ED, et al. Efficacy and safety of aclidinium bromide/formoterol fumarate fixed dose combinations compared with individual components and placebo in patients with COPD (ACLIFORM COPD): a multicentre, randomised study. BMC Pulm Med 2014; 14: 178.
- [10] Bateman ED, Chapman KR, Singh D, et al. Aclidinium bromide and formoterol fumarateas a fixed dose combination in COPD: pooled analysis of symptoms and exacerbations from two six month, multicentre, randomised studies (ACLIFORM and AUGMENT). Respir Res 2015; 16: 92.