Dapagliflozin a srdeční selhání
Souhrn:
Špinar J, Špinarová L, Vítovec J. Dapagliflozin a srdeční selhání. Remedia 2019; 29: 420–423.
Diabetes mellitus, především druhého typu, představuje epidemii 21. století. Asi 30 % pacientů se srdečním selháním trpí diabetes mellitus. V roce 2016 doporučení pro kardiovaskulární prevenci a pro srdeční selhání zdůrazňují především pozitivní kardiovaskulární účinky inhibitorů SGLT2. V roce 2018 byly prezentovány dva významné dokumenty Evropské kardiologické společnosti (European Society of Cardiology, ESC), tzv. position statement o nových antidiabetikách a kardiovaskulárních onemocněních obecně a speciálně o ovlivnění srdečního selhání. V roce 2019 byla publikována „Zpráva ze setkání expertů Asociace srdečního selhání Evropské kardiologické společnosti – 2019“, kde je první část věnována inhibitorům SGLT2. Na kongresu ESC v září 2019 byly prezentovány výsledky studie DAPA HF, které definitivně potvrdily příznivý efekt inhibitorů SGLT2 u nemocných se srdečním selháním s diabetes mellitus i bez něj.
Summary:
Spinar J, Spinarova L, Vitovec J. Dapagliflozin and heart failure. Remedia 2019; 29: 420–423.
Diabetes mellitus type 2 is an epidemic of the 21st century. About 30% of patients with heart failure have diabetes mellitus. The guidelines for heart failure accent the positive effect of SGLT2 inhibitors in patients with heart failure and diabetes mellitus. The position statement of the European Society of Cardiology on heart failure and diabetes mellitus was published in 2018 and “An expert concensus meeting report of the HFA of the ESC” was published in 2019. The first part is about SGLT2i – gliflozins. DAPA HF clinical study, presented at ESC congress in September 2019, showed positive effect of dapagliflozin in patients with heart failure and with or without diabetes mellitus.
Key words: diabetes mellitus, dapagliflozin, heart failure
Diabetes mellitus a kardiovaskulární onemocnění
Diabetes mellitus je vážné metabolické onemocnění, často
s genetickou dispozicí. Postihuje všechny věkové kategorie bez rozdílu
pohlaví. Při diabetu jde vlastně o soubor chorob s odlišnou příčinou,
příznaky, průběhem i léčbou. Největším problémem jsou závažné zdravotní
komplikace, jejichž společným jmenovatelem je ateroskleróza. Změny organismu
a zdraví jsou nezvratné. Diabetes mellitus představuje zatěžující
zdravotnický a ekonomický problém současnosti. Nemoc není vyléčitelná,
stávající terapií lze však dosáhnout bezpříznakového stavu, proto je terapie
vnímána jako prevence pozdních komplikací diabetu. Většina farmakoekonomických
analýz uvádí, že náklady spojené s terapií diabetes mellitus jsou
z větší části spotřebovány na terapii komplikací [1]. Naděje dožití
se u pacientů s diabetem v České republice v posledních
15 letech výrazně prodloužila [2]. V roce 2019 byla publikována
zajímavá data z pilotní analýzy Národního diabetologického registru [3].
V roce 2017 zemřelo v České republice 35 715 diabetiků. U 3 739 z nich byla jako
hlavní příčina úmrtí uvedena diagnóza diabetes mellitus (3,4 % všech úmrtí v ČR).
U mužů ve věku do 75 let bylo onemocnění oběhové soustavy
uvedeno jako hlavní příčina smrti v 36 %
a novotvar v 33 %.
U žen ve věku do 75 let bylo onemocnění oběhové soustavy uvedeno
jako hlavní příčina smrti v 32 %
a novotvar v 35 %.
V celém souboru byla jako hlavní příčina smrti uvedena ischemická choroba
srdeční ve 23,4 %,
solidní zhoubný nádor ve 20,7 %.
Je tedy zřejmé, že kardiovaskulární postižení a novotvary jsou hlavním
problémem diabetiků.
V posledních letech se objevilo několik zajímavých lékových skupin, které řadíme mezi perorální antidiabetika. Především jsou to tzv. inkretiny a dále léky, které působí vylučováním glukózy močí, tzv. glifloliziny neboli inhibitory sodíko‑glukózového kotransportéru 2 (SGLT2i). Léky této skupiny působí na ledviny a zvyšují ztráty glukózy do moči, což vede k poklesu hodnoty glykemie. Obávané komplikace ve smyslu zvýšení četnosti infekcí močových cest a snadnější dehydratace pacienta se prozatím v praxi příliš nepotvrdily. Užívanými přípravky jsou například dapagliflozin, kanagliflozin nebo empagliflozin.
V roce 2018 byly publikovány dva významné dokumenty
Evropské kardiologické společnosti (European Society of Cardiology, ESC)
týkající se léčby diabetes mellitus 2. typu u kardiaků, resp.
u nemocných se srdečním selháním a diabetem [4,5], o těchto dvou
dokumentech jsme informovali již na podzim roku 2018 [6]. Ve stejné
době (listopad 2018) byla na kongresu Americké kardiologické asociace
(American Heart Association, AHA) v Chicagu představena studie DECLARE
[7‒9]. Na Evropském kongresu chronického srdečního selhání byl prezentován
tzv. position statement ESC o diabetes mellitus 2. typu
a srdečním selhání a publikován byl v září 2019 [6,10,11]. První
část je věnována právě SGLT2i, které jsou ovšem uvedeny už v guidelines
pro srdeční selhání z roku 2016 [12,13]. Na kongresu ESC
v Paříži v září 2019 byla představena první studie se SGLT2i
u nemocných se srdečním selháním s diabetes mellitus i bez něj
známá jako DAPA‑HF.
Studie DECLARE
Studie DECLARE zařadila 17 160
nemocných s diabetes mellitus 2. typu, kteří byli randomizováni
k léčbě placebem nebo dapagliflozinem v dávce 10 mg/den [7]. Průměrný věk
nemocných byl 63,8 ± 6,8 roku, průměrná doba
trvání diabetu 11,8 ± 7,8 roku, průměrná hodnota
glykovaného hemoglobinu 8,3 ± 1,2 %. Celkem 6 971
(40,6 %) nemocných
mělo potvrzené kardiovaskulární onemocnění (tzv. CVD skupina ‒ cardiovascular
disease group) a 10 189
(59,4 %) mělo
vícečetné rizikové faktory (tzv. MRF skupina ‒ multiple risk factor group).
Celkem 3 962 nemocných
ukončilo studii předčasně, ve větvi s dapagliflozinem 1 811 z 8 574 pacientů (21,1 %), v placebové větvi
2 151 z 8 569 pacientů (25,1 %) a celková doba
sledování dosáhla 69 547
pacientoroků, medián sledování činil 4,2 roku.
Dapagliflozin měl pozitivní efekt na různé
kardiovaskulární rizikové faktory. Pacienti léčení dapagliflozinem měli nižší
hodnotu glykovaného hemoglobinu, během studie navíc 9,5 % nemocných s dapagliflozinem bylo léčeno
agonisty receptoru glukagonu podobného peptidu 1 (GLP‑1) a 11,4 % nemocných dostávalo
placebo. Open label terapií SGLT2i bylo léčeno 3,4 % nemocných v dapagliflozinové větvi,
zatímco placebo dostávalo 6,1 %
nemocných. U pacientů léčených dapagliflozinem byla zaznamenána nižší
hmotnost (o 1,8 kg),
nižší systolický krevní tlak (o 2,7 mm Hg) a nižší
diastolický krevní tlak (o 0,7 mm Hg).
Dapagliflozin splnil předdefinované kritérium pro non‑inferioritu
pro MACE ‒ velké kardiovaskulární příhody, kardiovaskulární úmrtí, infarkt
myokardu a ischemická cévní mozková příhoda (8,8 % vs. 9,4 %,
p < 0,001). Léčba dapagliflozinem vedla
k nižšímu výskytu kardiovaskulárních úmrtí a hospitalizací pro
srdeční selhání (4,9 %
vs. 5,8 %, p = 0,005; graf 1), 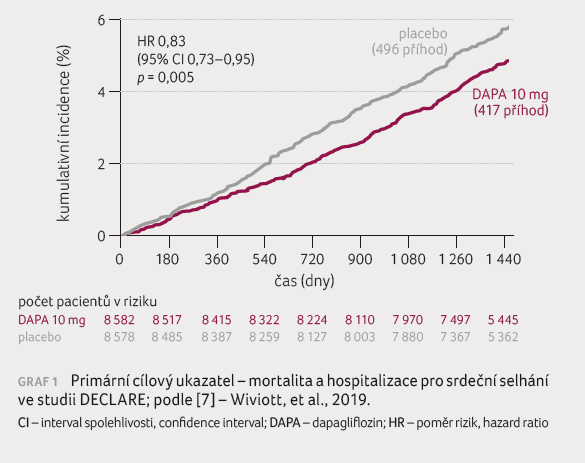 což
znamenalo jasnou superioritu pro dapagliflozin. Tento cíl byl splněn především
díky menšímu počtu hospitalizací pro srdeční selhání a uvedený výsledek
byl podobný u nemocných s prokázaným kardiovaskulárním onemocněním
(7,8 % vs. 9,3 %)
a s vícečetnými rizikovými faktory (2,8 %
vs. 3,4 %), kdy byl
samozřejmě u pacientů s vícečetnými rizikovými faktory tento výskyt
téměř 3× nižší než u pacientů s prokázaným kardiovaskulárním
onemocněním. U nemocných s prokázaným kardiovaskulárním onemocněním
činil výskyt MACE 13,9 %
vs. 15,3 %, zatímco
u nemocných pouze s rizikovými faktory se nelišil (5,3 % vs. 5,2 %). Renální složený cílový
ukazatel byl zaznamenán u pacientů užívajících dapagliflozin 4,3 % a u pacientů
užívajících placebo 5,6 %
(p < 0,01), počet úmrtí byl statisticky
nevýznamně nižší u dapagliflozinu (6,2 %
vs. 6,6 %).
což
znamenalo jasnou superioritu pro dapagliflozin. Tento cíl byl splněn především
díky menšímu počtu hospitalizací pro srdeční selhání a uvedený výsledek
byl podobný u nemocných s prokázaným kardiovaskulárním onemocněním
(7,8 % vs. 9,3 %)
a s vícečetnými rizikovými faktory (2,8 %
vs. 3,4 %), kdy byl
samozřejmě u pacientů s vícečetnými rizikovými faktory tento výskyt
téměř 3× nižší než u pacientů s prokázaným kardiovaskulárním
onemocněním. U nemocných s prokázaným kardiovaskulárním onemocněním
činil výskyt MACE 13,9 %
vs. 15,3 %, zatímco
u nemocných pouze s rizikovými faktory se nelišil (5,3 % vs. 5,2 %). Renální složený cílový
ukazatel byl zaznamenán u pacientů užívajících dapagliflozin 4,3 % a u pacientů
užívajících placebo 5,6 %
(p < 0,01), počet úmrtí byl statisticky
nevýznamně nižší u dapagliflozinu (6,2 %
vs. 6,6 %).
Během celé studie byl zaznamenán výskyt nežádoucích účinků
u 3 724 (43,4 %) nemocných léčených
dapagliflozinem a u 3 871
(45,2 %) nemocných
s placebem, z nich jako závažné byly hlášeny ve 2 925 (34,1 %) případech
u dapagliflozinu a ve 3 100
(36,2 %) případech
u placeba.
Studie DAPA‑HF
Na studii DECLARE navazuje studie DAPA‑HF prezentovaná
na kongresu ESC v Paříži na začátku září 2019. Studie DAPA‑HF je
první klinická studie s inhibitorem SGLT2 dapagliflozinem u pacientů
se srdečním selháním s d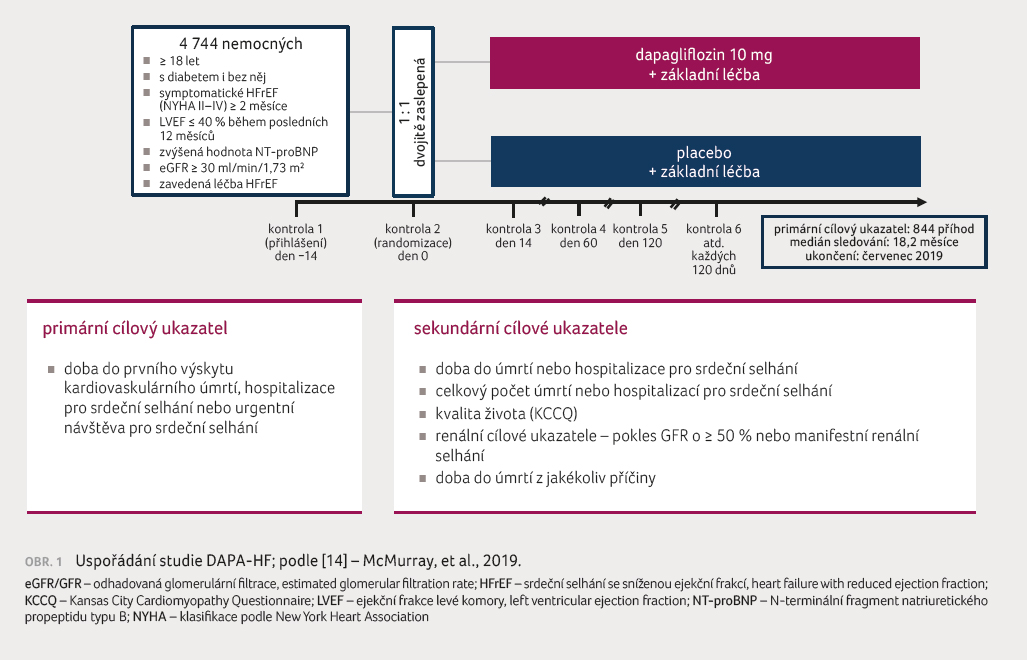 iabetes mellitus i bez něj [14,15]. Studie
randomizovala 4 744
nemocných se srdečním selháním a sníženou ejekční frakcí (< 40 %) s hodnotou N‑terminálního fragmentu
natriuretického propeptidu typu B (NT‑proBNP) ≥ 600 pg/ml (pokud byli
hospitalizováni v posledních 12 měsících pro srdeční selhání,
s hodnotou ≥ 400 pg/ml) a nemocných
s fibrilací síní s hodnotou NT‑proBNP ≥ 900 pg/ml
do dapagliflozinové větve s dávkou 10 mg
a do placebové větve. Tato terapie byla přidána ke standardní
léčbě inhibitory angiotenzin konvertujícího enzymu (ACE), antagonisty receptoru
AT1 pro angiotenzin II nebo sakubitril/valsartanem
(94 %), betablokátory
(96 %)
a blokátory mineralokortikoidních receptorů (71 %), obrázek 1.
Primárním cílovým ukazatelem bylo zhoršení srdečního selhání nebo
kardiovaskulární úmrtí (graf 2). Medián doby sledování
činil 18,2 měsíce. Základní charakteristika pacientů byla podobná registrům
srdečního
iabetes mellitus i bez něj [14,15]. Studie
randomizovala 4 744
nemocných se srdečním selháním a sníženou ejekční frakcí (< 40 %) s hodnotou N‑terminálního fragmentu
natriuretického propeptidu typu B (NT‑proBNP) ≥ 600 pg/ml (pokud byli
hospitalizováni v posledních 12 měsících pro srdeční selhání,
s hodnotou ≥ 400 pg/ml) a nemocných
s fibrilací síní s hodnotou NT‑proBNP ≥ 900 pg/ml
do dapagliflozinové větve s dávkou 10 mg
a do placebové větve. Tato terapie byla přidána ke standardní
léčbě inhibitory angiotenzin konvertujícího enzymu (ACE), antagonisty receptoru
AT1 pro angiotenzin II nebo sakubitril/valsartanem
(94 %), betablokátory
(96 %)
a blokátory mineralokortikoidních receptorů (71 %), obrázek 1.
Primárním cílovým ukazatelem bylo zhoršení srdečního selhání nebo
kardiovaskulární úmrtí (graf 2). Medián doby sledování
činil 18,2 měsíce. Základní charakteristika pacientů byla podobná registrům
srdečního 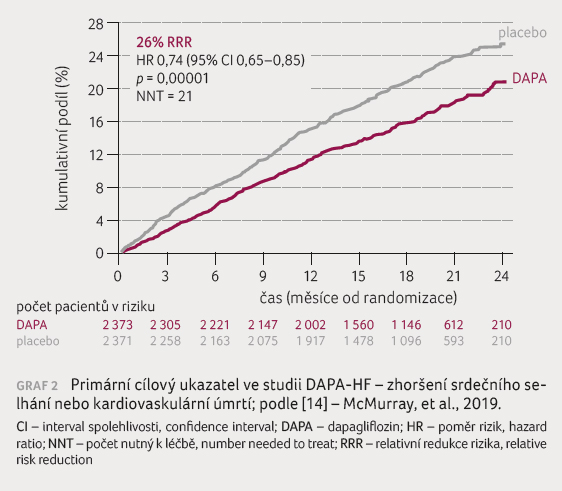 selhání a polovina nemocných (58 %)
neměla diabetes mellitus. Průměrný věk činil 66 let a 23 % nemocných byly ženy.
Průměrná ejekční frakce levé komory činila 31 %,
68 %, resp. 67 % nemocných bylo
klasifikováno podle New York Heart Association jako NYHA II, 31 %, resp. 32 % jako NYHA III a 1 % jako NYHA IV.
Dapagliflozin redukoval výskyt primárního cílového ukazatele o 26 % (p < 0,00001).
Výskyt první epizody zhoršení pro srdeční selhání byl snížen o 30 % (p < 0,00003),
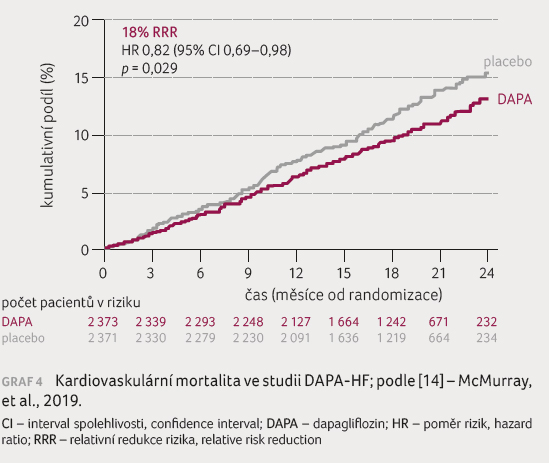
graf 3, a riziko kardiovaskulárního úmrtí
pokleslo o 18 %
(9,6 %
u dapagliflozinu vs. 11,5 %
u placeba, p = 0,029), graf 4. Došlo rovněž k 17% redukci rizika celkového
úmrtí (p = 0,022). Hospitalizace pro
srdeční selhání byly zaznamenány v 9,7 %
u dapagliflozinu a v 13,4 %
u placeba (p < 0,00001).
selhání a polovina nemocných (58 %)
neměla diabetes mellitus. Průměrný věk činil 66 let a 23 % nemocných byly ženy.
Průměrná ejekční frakce levé komory činila 31 %,
68 %, resp. 67 % nemocných bylo
klasifikováno podle New York Heart Association jako NYHA II, 31 %, resp. 32 % jako NYHA III a 1 % jako NYHA IV.
Dapagliflozin redukoval výskyt primárního cílového ukazatele o 26 % (p < 0,00001).
Výskyt první epizody zhoršení pro srdeční selhání byl snížen o 30 % (p < 0,00003),
graf 3, a riziko kardiovaskulárního úmrtí
pokleslo o 18 %
(9,6 %
u dapagliflozinu vs. 11,5 %
u placeba, p = 0,029), graf 4. Došlo rovněž k 17% redukci rizika celkového
úmrtí (p = 0,022). Hospitalizace pro
srdeční selhání byly zaznamenány v 9,7 %
u dapagliflozinu a v 13,4 %
u placeba (p < 0,00001).
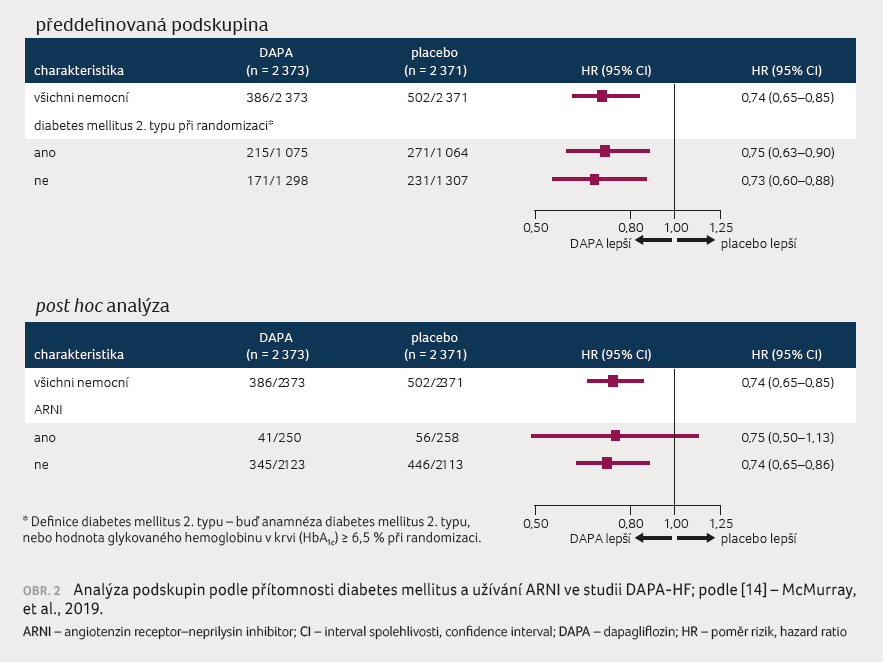
Zajímavé bylo, že nebyl zachycen rozdíl u nemocných
s diabetes mellitus 2. typu a u nemocných bez diabetu,
a to an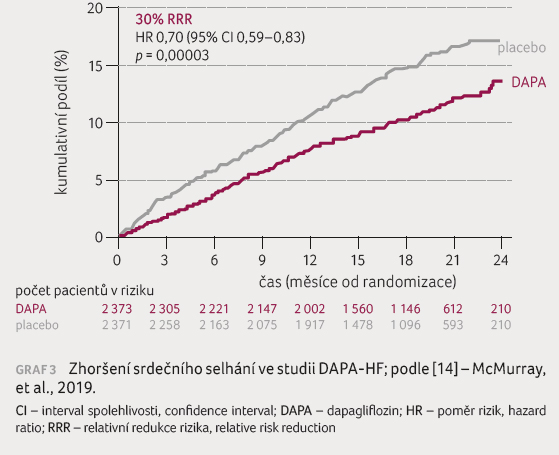 i podle toho, zda užívali, či neužívali ARNI (sakubitril/valsartan –
angiotenzin receptor‒neprilysin inhibitor), obrázek 2.
Bezpečnostní profil dapagliflozinu byl vynikající, výskyt nežádoucích příhod
činil 7,5 %
v dapagliflozinové větvi a 6,8 %
v placebové větvi, u pacientů s renální insuficiencí byly
nežá
i podle toho, zda užívali, či neužívali ARNI (sakubitril/valsartan –
angiotenzin receptor‒neprilysin inhibitor), obrázek 2.
Bezpečnostní profil dapagliflozinu byl vynikající, výskyt nežádoucích příhod
činil 7,5 %
v dapagliflozinové větvi a 6,8 %
v placebové větvi, u pacientů s renální insuficiencí byly
nežá
doucí příhody doloženy v 6,5 % u dapagliflozinu a v 7,2 % u placeba. Zhoršení renálních funkcí nastalo v 1,2 % u dapagliflozinu a v 1,6 % u placeba (p = 0,17). Velmi významné bylo ho
dnocení kvality života, kdy při léčbě dapagliflozinem došlo
ke zlepšení o 15 %
u většího počtu pacientů (p < 0,001)
a ke zhoršení o 16 %
u nižšího počtu pacientů (p < 0,001).
Autoři uzavírají, že inhibitor SGLT2i dapagliflozin
u pacientů se symptomatickým srdečním selháním se sníženou ejekční frakcí
byl prospěšný a redukoval riziko kardiovaskulárního úmrtí a zhoršení
srdečního selhání. Nebyly pozorovány žádné významné nežádoucí účinky. Studie
DAPA‑HF naznačuje, že SGLT2i (dapagliflozin) se v budoucnosti stanou léky
pro nemocné trpící chronickým srdečním selháním se sníženou ejekční frakcí
s diabetes mellitus i bez něj.
Seznam použité literatury
- [1] Bartášková D, Kožnarová R, Kvapil M. Analýza farmakoekonomických aspektů léčby diabetes mellitus v České republice. Remedia 2004; 14: 377‒384
- [2] Brož J, Honěk P, Dušek L, et al. The mortality of patients with diabetes mellitus using oral antidiabetic drugs in the Czech Republic decreased over the decade of 2003‒2013 and came closer to the population average. Vnitr Lek 2015; 61(Suppl 3): 3S14‒20.
- [3] Kvapil M, Benešová K, Jarkovský J, Dušek L. Nejčastější příčiny hospitalizace a úmrtí u pacientů s diabetem – výsledky českého diabetologického registru. Kardiol Rev Int Med 2019; 21: 5–6.
- [4] Niessner A, Tamargo J, Koller L, et al. Non insulin antidabetic pharmacotherapy in patients with established cardiovascular disease: a position paper of the European Society of Cardiology Working Group on Cardiovascular Pharmacotherapy. Eur Heart J 2018; 39: 2274‒2281.
- [5] Seferović PE, Petrie MC, Filipatos GS, et al. Type 2 diabetes mellitus and Heart failure: a position paper of the European Society of Cardiology Working Group on Cardiovascular Pharmacotherapy. Eur J Heart Fail 2018; 20: 853–872.
- [6] Seferović PM, Ponikowski P, Anker SD, et al. Clinical practice update on heart failure 2019: pharmacotherapy, procedures, devices and patient management. An expert consensus meeting report of The Heart Failure Association of the European Society of Cardiology. Eur J Heart Fail 2019 May 26; doi: 10.1002/ejhf.1531 [Epub ahead of print].
- [7] Wiviott SD, Raz M, Bonaca O, et al. Dapagliflozin and cardiovascular outcomes in type 2 diabetes. N Engl J Med 2019; 380: 347‒357.
- [8] Špinar J, Špinarová L, Vítovec J. Studie DECLARE potvrdila příznivý efekt dapagliflozinu. Kardiol Rev Int Med 2019; 21: 7‒14.
- [9] Zelniker TA, Wiviot SD, Raz I, et al. SGLT2 inhibitors for primary and secondary prevention of cardiovascular and renal outcomes in type 2 diabetes: a systematic review and meta analysis of cardiovascular outcome trial. Lancet 2019; 393: 31–39.
- [10] Vítovec J, Špinar J, Špinarová L. Diabetes mellitus a kardiovaskulární onemocnění. Kardiol Rev Int Med 2018; 20: 118‒125.
- [11] Vítovec J, Špinar J, Špinarová L. Glifloziny – naděje pro diabetiky s kardiovaskulárním onemocněním. Acta medicinae 2018; 2‒3: 71‒77.
- [12] 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2016; 37: 2129–2200.
- [13] Špinar J, Hradec J, Špinarová L, Vítovec J. Summary of the 2016 ESC Guidelines on the diagnosis and treatment of acute and chronic heart failure. Prepared by the Czech Society of Cardiology. Cor Vasa 2016; 58: 530‒568.
- [14] McMurray JJ, Solomon SD, Inzucchi SE, et al., on behalf of the DAPA HF Trial Committees and Investigators. Dapagliflozin in Patients With Heart Failure and Reduced Ejection Fraction. N Engl J Med 2019 Sep 19; doi: 10.1056/NEJMoa1911303 [Epub ahead of print].
- [15] Bhatt DL, Bavry AA, et al. Dapagliflozin in Patients With Heart Failure and Reduced Ejection Fraction ‒ DAPA HF. J Am Coll Cardiol 2019 Sep 23 [Epub ahead of print].