Studie SHIFT (the Systolic Heart Failure Treatment with the If Inhibitor Ivabradine Trial) Ivabradin, nová modalita v léčbě srdečního selhání
Studie SHIFT srovnávala účinek ivabradinu s placebem u 6558 nemocných se srdečním selháním ischemické i neischemické etiologie třídy NYHA II–IV, s tepovou frekvencí vyšší než 70 tepů/min, kteří dostávali optimální léčbu srdečního selhání, včetně betablokátorů. Výsledkem byl významný pokles výskytu primárního cíle – pokles počtu hospitalizací pro srdeční selhání a snížení kardiovaskulární úmrtnosti celkem o 18 % ve prospěch ivabradinu. Také pokles počtu hospitalizací pro srdeční selhání byl vyšší, a to o 26 % v aktivně léčené skupině. Ivabradin byl dobře snášen, podobně jako placebo.
Chronické srdeční selhání je častým syndromem, jeho prevalence je odhadována okolo 2–3 %. Přestože se prognóza při nemocničních hospitalizacích v posledních letech díky moderním léčebným (nejen farmakologickým) postupům zlepšila, zůstává nadále srdeční selhání vážným socioekonomickým problémem, který zhoršuje kvalitu života nemocných. Proto neustávají snahy o nalezení nových optimálních léků, které by zlepšily vyhlídky života nemocných. Ve studii BEAUTIFUL nemocní s ischemickou chorobou srdeční a s tepovou frekvencí vyšší než 70 tepů/min měli o 34 % vyšší riziko kardiovaskulárního úmrtí a 53% zvýšení rizika hospitalizací pro zhoršení funkce levé komory [1].
Jedním z nepříznivých prognostických faktorů kardiovaskulárních onemocnění je zvýšená klidová tepová frekvence, která zvyšuje mortalitu jak u běžné populace, tak zejména u nemocných s kardiovaskulárním onemocněním, včetně srdečního selhání. Betablokátory, které mají mimo jiné rovněž bradykardizující účinek, jsou dnes léčbou první volby spolu s inhibitory ACE či sartany a snížily významně mortalitu u srdečního selhání. Betablo-kátory však mají řadu kontraindikací a také ne všichni nemocní jsou schopni tolerovat maximální doporučené dávky [2, 3].
Ivabradin je první lék zavedený do klinické praxe, který specificky snižuje srdeční frekvenci, aniž by měl významnější nežádoucí účinky. Působí inhibici specifického If kanálu v sinoatriálním uzlu, avšak nesnižuje stažlivost či vedení v převodním srdečním systému [4].
Studie SHIFT, která byla prezentována na evropském kardiologickém sjezdu koncem srpna 2010 ve Stockholmu, byla uspořádána specificky tak, aby určila vliv ivabradinu na zmírnění kardiovaskulárních příznaků a zlepšení kvality života u nemocných, kteří dostávají současnou optimální léčbu srdečního selhání [5].
Cíl studie
Primárním složeným cílem studie bylo prokázat, zda má podávání ivabradinu v porovnání s placebem vliv na výskyt kardiovaskulárních příhod, tzn. na kombinovaný cíl: kardiovaskulární úmrtnost a hospitalizace pro zhoršené srdeční selhání. Ze sekundárních cílů bylo sledováno: úmrtí pro srdeční selhání, hospitalizace pro srdeční selhání, změny ve stupni závažnosti srdečního selhání dle NYHA a celkové hodnocení kardiovaskulárního stavu nemocným a lékařem [6].
Pacienti a metodika
SHIFT je mezinárodní, multicentrická, randomizovaná, dvojitě slepá studie, která sledovala nemocné se středním až těžkým systolickým srdečním selháním funkční třídy NYHA II–IV, kteří byli minimálně 4 týdny stabilizováni na standardní léčbě. Do studie bylo zařazeno 6558 nemocných ze 37 zemí (včetně České republiky) a byli sledováni v 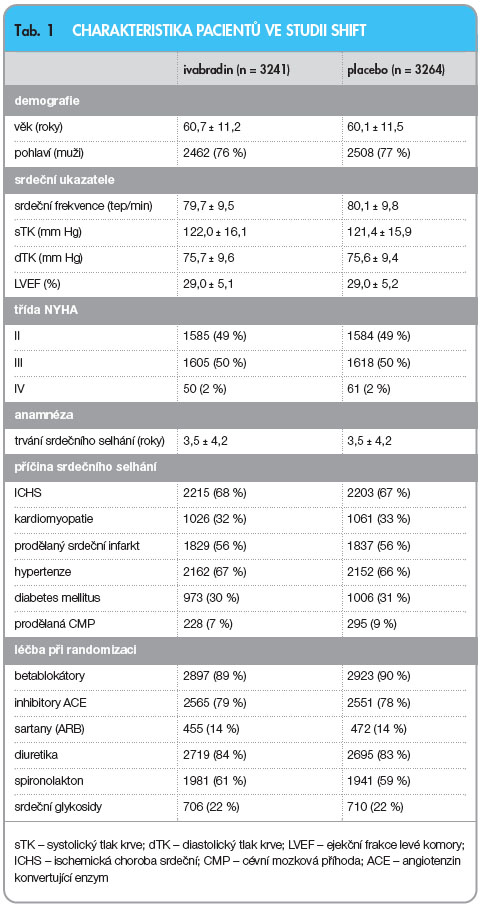 677 centrech. Po zavádějící 7–30denní periodě byli náhodně rozděleni na skupinu léčených ivabradinem podávaným v dávce 2krát denně 5 mg (3268 nemocných) či placebem (3290 nemocných), přičemž dávka ivabradinu mohla být zvýšena na 7,5 mg 2krát denně. Zařazovacím kritériem bylo stabilizované prokázané systolické srdeční selhání funkční třídy NYHA II–IV, minimálně 4 týdny optimálně nastavená léčba srdečního selhání; nemocní museli být v předchozích 12 měsících hospitalizováni pro zhoršenou srdeční insuficienci, s poklesem ejekční frakce (EF) pod 0,35 a s klidovou srdeční frekvencí vyšší než 70 tepů/min. Tepová frekvence byla měřena na EKG nejméně po 5minutovém klidu na dvou vizitách před randomizací. Mezi vylučovací kritéria patřil nedávno prodělaný akutní infarkt myokardu (< 2 měsíce), síňový nebo komorový kardiostimulátor stimulující více než 40 % dne, fibrilace nebo flutter síní, symptomatická hypotenze. Z medikace nebylo dovoleno užívat verapamil či diltiazem, antiarytmika první třídy a léky, které inhibují cytochrom P-450 3A4 [6]. Charakteristika souboru je uvedena v tab. 1.
677 centrech. Po zavádějící 7–30denní periodě byli náhodně rozděleni na skupinu léčených ivabradinem podávaným v dávce 2krát denně 5 mg (3268 nemocných) či placebem (3290 nemocných), přičemž dávka ivabradinu mohla být zvýšena na 7,5 mg 2krát denně. Zařazovacím kritériem bylo stabilizované prokázané systolické srdeční selhání funkční třídy NYHA II–IV, minimálně 4 týdny optimálně nastavená léčba srdečního selhání; nemocní museli být v předchozích 12 měsících hospitalizováni pro zhoršenou srdeční insuficienci, s poklesem ejekční frakce (EF) pod 0,35 a s klidovou srdeční frekvencí vyšší než 70 tepů/min. Tepová frekvence byla měřena na EKG nejméně po 5minutovém klidu na dvou vizitách před randomizací. Mezi vylučovací kritéria patřil nedávno prodělaný akutní infarkt myokardu (< 2 měsíce), síňový nebo komorový kardiostimulátor stimulující více než 40 % dne, fibrilace nebo flutter síní, symptomatická hypotenze. Z medikace nebylo dovoleno užívat verapamil či diltiazem, antiarytmika první třídy a léky, které inhibují cytochrom P-450 3A4 [6]. Charakteristika souboru je uvedena v tab. 1.
Výsledky
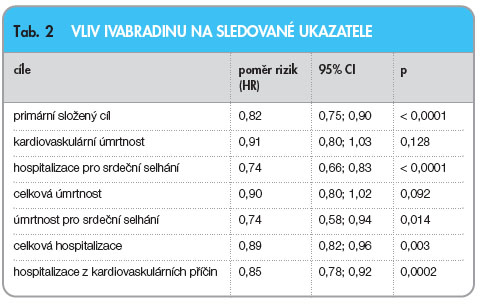 Po léčbě ivabradinem poklesla tepová frekvence z 80 tepů/min na 64 tepů/min po 1 roce léčby, resp. na 67 tepů/min po 3,5 roku sledování. Oproti tomu v placebové skupině došlo k poklesu z 80 tepů/min pouze na 75 tepů/min po celou dobu sledování. Primární složený cíl byl statisticky významně ovlivněn ve skupině aktivní léčby, pokles rizika nastal o 18 % ve prospěch ivabradinu, riziko kardiovaskulární úmrtnosti pokleslo nevýznamně (o 8 %), ale riziko hospitalizací pro zhoršené srdeční selhání významně pokleslo – o 26 %. Podrobné výsledky uvádí tab. 2 a graf 1 -2 -3 [6].
Po léčbě ivabradinem poklesla tepová frekvence z 80 tepů/min na 64 tepů/min po 1 roce léčby, resp. na 67 tepů/min po 3,5 roku sledování. Oproti tomu v placebové skupině došlo k poklesu z 80 tepů/min pouze na 75 tepů/min po celou dobu sledování. Primární složený cíl byl statisticky významně ovlivněn ve skupině aktivní léčby, pokles rizika nastal o 18 % ve prospěch ivabradinu, riziko kardiovaskulární úmrtnosti pokleslo nevýznamně (o 8 %), ale riziko hospitalizací pro zhoršené srdeční selhání významně pokleslo – o 26 %. Podrobné výsledky uvádí tab. 2 a graf 1 -2 -3 [6].
![Graf 1 Primární složený cíl ve studii SHIFT – kardiovaskulární úmrtnost a hospitalizace pro zhoršené srdeční selhání; podle [6] – Swedberg, et al., 2010.](https://www.remedia.cz/photo-a-28431---.jpg) Závěr a přínos pro praxi
Závěr a přínos pro praxi
Srdeční selhání a systolická porucha funkce se zvýšenou tepovou frekvencí souvisí s horší prognózou (riziko primárního kombinovaného cíle bylo ve skupině s placebem 18 % za 1 rok).
Ivabradin snížil riziko kardiovaskulární úmrtnosti nebo hospitalizací pro srdeční selhání o 18 % (p < 0,0001). Snížení absolutního rizika (ARR) představovalo 4,2 %.
P![Graf 2 Hospitalizace pro srdeční selhání ve studii SHIFT; podle [6] – Swedberg, et al., 2010.](https://www.remedia.cz/photo-a-28432---.jpg) ozitivní vliv ivabradinu se projevil především ve sníženém výskytu klinických příhod spojených se srdečním selháním (úmrtnost a hospitalizace pro srdeční selhání). Redukce relativního rizika (RRR) byla 26 %. Léčba ivabradinem byla bezpečná a dobře tolerovaná.
ozitivní vliv ivabradinu se projevil především ve sníženém výskytu klinických příhod spojených se srdečním selháním (úmrtnost a hospitalizace pro srdeční selhání). Redukce relativního rizika (RRR) byla 26 %. Léčba ivabradinem byla bezpečná a dobře tolerovaná.
Přidání ivabradinu k doporučované terapii významně snižuje úmrtí a hospitalizace pro srdeční selhání u pacientů s tepovou frekvencí 70 tepů/min 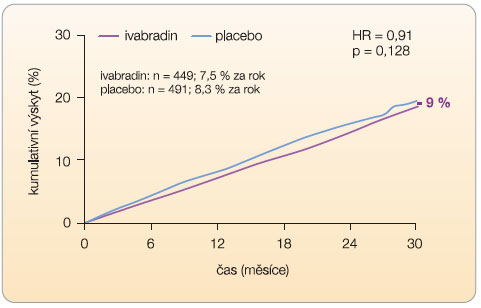 a více.
a více.
K zabránění jednomu úmrtí či hospitalizace během roku je třeba léčit 26 nemocných a nemocní, kteří mají klidovou tepovou frekvenci vyšší než 70 tepů/min, jsou i přes optimální standardní léčbu srdečního selhání indikováni k léčbě ivabradinem [6].
Seznam použité literatury
- [1] Fox K, Ford I, Steg PG, et al. Ivabradine for patients with stable coronary artery disease and left-ventricular systolic dysfunction (BEAUTIFUL): a randomised, double-blind, placebo-controlled trial. Lancet 2008; 372: 807–816.
- [2] Fox K, Borer JS, Camm AJ, et al. Resting heart rate in cardiovascular disease. J Am Coll Cardiol 2007; 50: 823–830.
- [3] Thackray SD, Ghosh JM, Wright GA, et al. The effect of altering heart rate on ventricular function in patients with heart failure treated with beta-blockers. Am Heart J 2006;152: 713.e9–13.
- [4] Savelieva I, Camm AJ. If inhibition with ivabradine: electrophysiological effects and safety. Drug Saf 2008; 31: 95–107.
- [5] Swedberg K, Komajda M, Böhm M, et al. Rationale and design of a randomized, double-blind, placebo-controlled outcome trial of ivabradine in chronic heart failure: the Systolic Heart Failure Treatment with the I(f) Inhibitor Ivabradine Trial (SHIFT). Eur J Heart Fail 2010; 12: 75–81
- [6] Swedberg K, Komajda M, Böhm M, et al., on behalf of the SHIFT Investigators. Ivabradine and outcomes in chronic heart failure (SHIFT): a randomised placebo-controlled study. Lancet 2010; 376: 886–894.