Studie SOLOIST‑WHF
Souhrn:
Špinarová L, Špinar J, Vítovec J. Studie SOLOIST‑WHF. Remedia 2021; 31: 148–150.
Glifloziny byly původně prezentovány jako antidiabetika. Již dřívější studie prokázaly jejich účinnost na snížení kardiovaskulárního rizika a rizika srdečního selhání. Jejich vliv byl prokázán také u pacientů se srdečním selháním i bez diabetes mellitus. Klinická studie SOLOIST‑WHF srovnala podávání sotagliflozinu oproti placebu diabetikům hospitalizovaným pro zhoršení srdečního selhání. Sledování prokázalo efekt na kombinovaný primární cílový ukazatel ‒ kardiovaskulární mortalitu, hospitalizaci a urgentní návštěvu ambulance pro zhoršení srdečního selhání (p < 0,001). Tento výsledek byl potvrzen v podskupinové analýze zaměřené na věk, renální funkce, ejekční frakci levé komory či zahájení léčby. Terapie byla tolerována srovnatelně s placebem.
Summary:
Spinarova L, Spinar J, Vitovec J. SOLOIST‑WHF trial. Remedia 2021; 31: 148–150.
Gliflozins were originally presented as antidiabetic drugs. Earlier studies already proved their efficacy in lowering the cardiovascular and heart failure risk. Their effect was demonstrated also in patients with heart failure even without diabetes mellitus. The SOLOIST‑WHF study compared the administration of sotagliflozin and placebo in patients with diabetes hospitalized for worsening of heart failure. The evaluation proved an effect on the combined primary endpoint – cardiovascular mortality, hospitalization and urgent visit for worsening of heart failure (p < 0.001). This result was confirmed in a subgroup analysis focused on age, renal function, left ventricular ejection fraction and treatment initiation. The therapy was tolerated comparable to placebo.
Key words: diabetes mellitus – sotagliflozin – worsening of heart failure
Úvod
V posledních letech se objevilo několik zajímavých lékových skupin, které řadíme mezi perorální antidiabetika. Především je to tzv. inkretinová léčba a dále léky, které působí vylučováním glukózy močí, tzv. glifloziny neboli inhibitory sodíko glukózového kotransportéru 2 (sodium glucose cotransporter 2, SGLT2).
Inhibitory SGLT2 představují moderní
antidiabetické přípravky. Léky této skupiny působí na ledviny
a zvyšují ztráty glukózy
do moči, což vede k poklesu její hodnoty v krvi
(obr. 1) [1‒3]. Glifloziny mají rovněž řadu dalších
metabolických účinků, jako jsou zvýšená inzulinová
senzitivita, úbytek hmotnosti nebo snížení koncentrace kyseliny
močové. V rámci renálního působení zmírňují
albuminurii, aktivitu renin angiotenzinového systému, zvyšují
koncentraci erytropoetinu a natriurézu.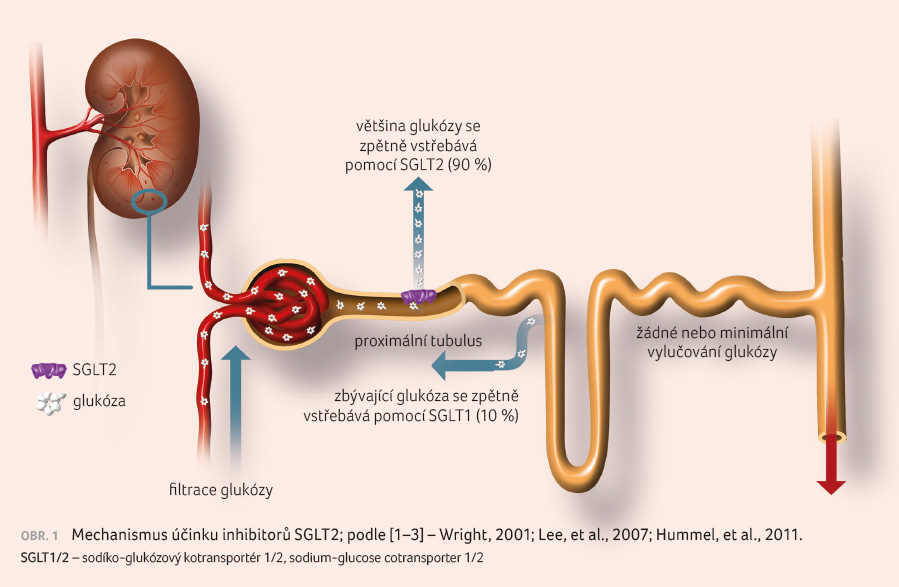
V oblasti hemodynamiky snižují krevní tlak a arteriální tuhost, zmírňují aktivitu sympatiku a zlepšují endoteliální funkci. Jejich vliv na myokard spočívá v potlačení myokardiální hypertrofie a fibrózy, v reverzní kardiální remodelaci, zlepšení energetiky myokardu a v poklesu myokardiálního oxidačního stresu [4,5]. Obávané komplikace ve smyslu zvýšení četnosti infekcí močových cest a snadnější dehydratace pacienta se prozatím nepotvrdily. Užívanými přípravky jsou například dapagliflozin, kanagliflozin, empagliflozin nebo ertugliflozin. V odborném stanovisku Pracovní skupiny kardiovaskulární farmakoterapie Evropské kardiologické společnosti (ESC) a rovněž Asociace srdečního selhání ESC je rozvedeno, že empagliflozin, kanagliflozin a dapagliflozin lze použít k prevenci hospitalizace pro srdeční selhání u pacientů s diabetes mellitus 2. typu [6‒8]. Nedávné studie DAPA HF a EMPEROR Reduced potvrdily účinnost dapagliflozinu i empagliflozinu na snížení rizika zhoršení srdečního selhání (včetně hospitalizace pro srdeční selhání) nebo úmrtí z kardiovaskulárních příčin i u pacienů bez diabetes mellitus [4]. V nedávno publikovaném updatu Americké kardiologické společnosti (ACC) jsou glifloziny v léčbě srdečního selhání dokonce zařazeny hned za sakubitril/valsartan a inhibitory angiotenzin konvertujícího enzymu/sartany. Pro jejich užití musí být pacient symptomatický, musí mít hodnotu glomerulární filtrace vyšší než 30 ml/min/1,73 m2 a hodnotu draslíku nižší než 5 mmol/l [9].
Studie SOLOIST WHF
Doposud provedené studie se zabývaly podáváním gliflozinů u stabilizovaných pacientů. Zatím nejsou k dispozici data o tom, jaký účinek by glifloziny mohly mít po epizodě dekompenzace srdečního selhání, a také o tom, jaký efekt mají u pacientů se srdečním selháním se zachovanou ejekční frakcí. Tyto otázky vedly k naplánování studie SOLOIST WHF (Effect of Sotagliflozin on Cardiovascular Events in Patients with Type 2 Diabetes Post Worsening Heart Failure). Cílem studie bylo zjištění, zda sotagliflozin podaný časně po dekompenzaci srdečního selhání povede k poklesu rizika kardiovaskulárního úmrtí, hospitalizace pro zhoršení srdečního selhání nebo urgentní návštěvy lékaře z důvodu srdečního selhání. Kritériem pro zařazení do dvojitě zaslepené, randomizované multicentrické studie fáze III kontrolované placebem byly věk mezi 18‒85 lety, diabetes mellitus, hospitalizace pro známky a příznaky srdečního selhání a léčba intravenózními diuretiky. Vylučovací kritéria představovaly terminální srdeční selhání, akutní koronární syndrom, cévní mozková příhoda, koronární intervence nebo glomerulární filtrace nižší než 30 ml/min/1,73 m2.
Před randomizací museli být pacienti stabilizovaní se systolickým tlakem více než 100 mm Hg, bez potřeby podávání kyslíku, bez pozitivně inotropní podpory nebo vazodilatační léčby (kromě nitrátů) a převedeni na perorální diuretika. Před zařazením do studie měli mít nemocní zvýšenou hodnotu natriuretických peptidů: BNP (mozkový natriuretický peptid) ≥ 150 pg/ml a ≥ 450 pg/ml u fibrilace síní, NT proBNP (N terminální prohormon natriuretického peptidu typu B) ≥ 600 pg/ml a ≥ 1 800 pg/ml u fibrilace síní. Pacienti, kteří splnili kritéria, byli randomizováni buď před propuštěním z nemocnice, nebo do tří dnů od ukončení hospitalizace k podávání 200 mg sotagliflozinu (tato dávka mohla být při absenci nežádoucích účinků zvýšena na 400 mg) nebo placeba.
Kontrolní návštěvy probíhaly
v prvním, druhém a čtvrtém týdnu po propuštění,
ve čtyřech měsících a poté každý čtvrtý měsíc.
Primárním cílovým ukazatelem byla kardiovaskulární mortalita
a hospitalizace pro srdeční selhání. Protože se nepodařilo
naplnit počet pacientů studie, byl primární cílový ukazatel
dodatečně rozšířen o urgentní návštěvu ambulance pro
srdeční selhání. Revidované sekundární cílové ukazatele
představovaly celkový počet hospitalizací a návštěv pro
srdeční selhání, incidence kardiovaskulárních úmrtí,
incidence všech úmrtí, celkový počet kardiovaskulárních
úmrtí/hospitalizací pro srdeční selhání/nefatálních
srdečních infarktů/nefatálních cévních mozkových příhod,
celkový počet kardiovaskulárních úmrtí/hospitalizací/urgentních
návštěv pro srdeční selhání/případů srdečního selhání
během hospitalizace, změny ve skóre kvality života KCCQ
(Kansas City Cardiomyopathy Questionnaire) ve čtvrtém měsíci,
změny v glomerulární filtraci.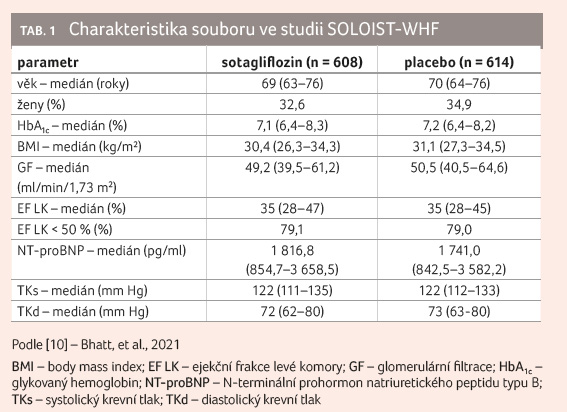
Po celou dobu byly sledovány nežádoucí účinky léčby. Původní plán počítal se zařazením 4 000 pacientů. Protože sponzor ukončil svou podporu dříve, bylo celkem sledováno pouze 1 549 pacientů a randomizováno 1 222, z toho 608 k podávání sotagliflozinu a 614 pacientů k podávání placeba.
Charakteristiku souboru ukazuje tabulka 1 [10]. Medikaci srdečního selhání při vstupu do studie shrnuje tabulka 2 [10].
V léčbě diabetes mellitus byl
nejčastěji používán metformin (52,6 % vs. 52,1 %), léčba
inzulinem byla přítomna v 35,7 % oproti 35,3 %. Medián
sledování činil u sotagliflozinu 9,2 měsíce, u placeba
8,9 měsíce. Předčasné ukočení sledování nastalo u 13,0 %
pacientů léčených sotagliflozinem a u 15,3 %
v placebové skupině.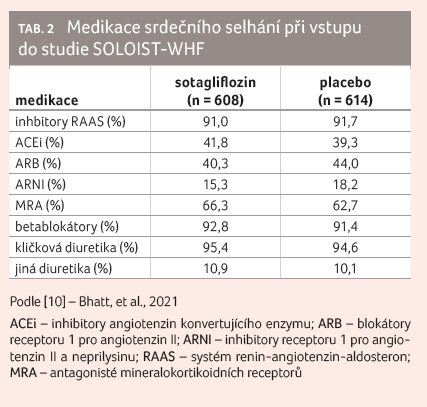
Počet primárních cílových ukazatelů na 100 pacientoroků byl zaznamenán ve skupině se sotagliflozinem 51,0 oproti 76,3 v placebové skupině (p < 0,001), graf 1 [10]. Při analýze podskupin byl tento efekt patrný pro pacienty s ejekční frakcí levé komory (EF LK) vyšší než 50 % i nižší než 50 %, při načasování první dávky léku před propuštěním z nemocnice i po něm, u pacientů ve věku méně než 65 let i více než 65 let či u pacientů se sníženou renální funkcí. Ze sekundárních cílových ukazatelů vyšel statisticky významně kombinovaný parametr hospitalizace pro srdeční selhání a urgentní návštěvy ambulance pro zhoršení srdečního selhání ‒ v případě sotagliflozinu 40,4 oproti 65,9 u placeba (p < 0,001). Ostatní sekundární cílové ukazatele nedosáhly statistické významnosti.
Závažné nežádoucí účinky, které
vedly k ukončení léčby, se vyskytly u 3,0 % pacientů
léčených sotagliflozinem oproti 2,8 % v placebové skupině.
Nejčastější nežádoucí účinek při srovnání sotagliflozinu
a placeba představovaly hypotenze (6,0 % vs. 4,6 %),
infekce močových cest (4,8 % vs. 5,1 %), průjem (6,1 % vs.
3,4 %) či těžká hypoglykemie (1,5 % vs. 0,3 %).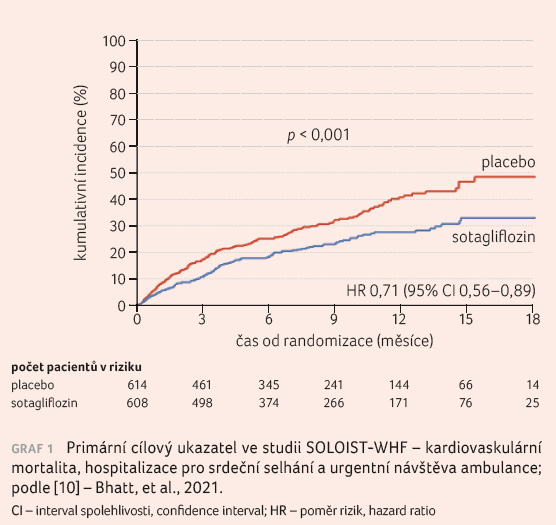
Závěr
Studie SOLOIST WHF prokázala pozitivní efekt přidání sotagliflozinu oproti standardní terapii u pacientů hospitalizovaných pro zhoršení srdečního selhání na pokles rizika výskytu kardiovaskulárního úmrtí, počtu hospitalizací a urgentních návštěv pro srdeční selhání. Výsledek byl stejný i při analýze podskupin. Nicméně pacientů s EF LK vyšší než 50 % bylo málo a rovněž trvání studie bylo kratší než původně plánované, takže nelze potvrdit tento efekt i pro nemocné s EF LK vyšší než 50 %. Zodpovězení této otázky přinesou až další klinická hodnocení zaměřená na pacienty se srdečním selháním a zachovanou ejekční frakcí, jako jsou DELIVER nebo EMPEROR Preserved. Časné zahájení terapie sotagliflozinem může přispět k mírnějšímu průběhu srdečního selhání v dalším sledování. Limitací studie je menší množství pacientů oproti původnímu plánu, rovněž sledování bylo kratší, a mohlo tedy dojít ke zkreslení výsledků v případě sekundárního cílového ukazatele kardiovaskulární mortality.
Seznam použité literatury
- [1] Wright EM. Renal Na(+)‑glucose cotransporters. Am J Physiol Renal Physiol 2001; 280: F10‒F18.
- [2] Lee YJ, Han HJ. Regulatory mechanisms of Na(+)/glucose cotransporters in renal proximal tubule cells. Kidney Int Suppl 2007: S27‒35.
- [3] Hummel CS, Lu C, Loo DDF, et al. Glucose transport by human renal Na+/D‑glucose cotransporters SGLT1 and SGLT2. Am J Physiol Cell Physiol 2011; 300: C14‒21.
- [4] Seferovic PM, Fragasso G, Petrie M, et al. Sodium‑glucose co‑transporter 2 inhibitors in heart failure: beyond glycaemic control. The position paper of the Heart Failure Association of the European Society of Cardiology. Eur J Heart Fail 2020; 22: 1495‒1503.
- [5] Táborský M, Linhart A, Pyszko J, et al. Inhibitory sodíko‑glukózového kotransportéru 2 při srdečním selhání: více než jen kontrola glykémie. Odborné stanovisko Asociace srdečního selhání Evropské kardiologické společnosti ‒ souhrn dokumentu připravený ČKS. Cor et Vasa 2020; 62: 521‒526.
- [6] Niessner A, Tamargo J, Koller L, et al. Non‑inzulin antidabetic pharmacotherapy in patients with established cardiovascular disease: a position paper of the European Society of Cardiology Working Group on Cardiovascular Pharmacotherapy. Eur Heart J 2018; 39: 2274‒2281.
- [7] Seferovic PE, Petrie MC, Filipatos GS, et al. Type 2 diabetes mellitus and heart failure: a position paper of the European Society of Cardiology Working Group on Cardiovascular Pharmacotherapy. Eur Heart J 2018; 20: 853‒872.
- [8] Seferovic PM, Ponikowski P, Anker SD, et al: Clinical practice update on heart failure 2019: pharmacotherapy, procedures, devices and patient management. An expert consensus meeting report of The Heart Failure Association of the European Society of Cardiology. J Heart Fail 2019; 21: 1169‒1186.
- [9] Maddox TM, Januzzi JL Jr, Allen LA, et al. 2021 Update to the 2017 ACC Expert Consensus Decision Pathway for Optimization of Heart Failure Treatment: Answers to 10 Pivotal Issues About Heart Failure with Reduced Ejection Fraction. J Am Coll Cardiol 2021; 77: 772‒810.
- [10] Bhatt DL, Szarek M, Steg PG, et al. Sotagliflozin in Patients with Diabetes and Recent Worsening Heart Failure. N Engl J Med 2021; 384: 117‒128.