Chřipka – závažné, očkováním preventabilní onemocnění
Souhrn
Kynčl J, Šimka V, Manďáková Z. Chřipka – závažné, očkováním preventabilní onemocnění. Remedia 2023; 33: 330–335.
Chřipka je infekční onemocnění, které každoročně postihuje všechny věkové skupiny populace. Může probíhat pod obrazem jak lehké respirační nákazy, tak závažného onemocnění s potřebou hospitalizace, s možnými komplikacemi a následky nebo s úmrtím nejen u starých nebo chronicky nemocných, ale i u mladých zdravých osob. Nejúčinnější prevencí onemocnění chřipkou a jejími komplikacemi je očkování. Vakcinace proti chřipce má význam také v prevenci výskytu akutního infarktu myokardu nebo mozkové mrtvice.
Klíčová slova: chřipka – nemocnost – úmrtnost – očkování – kardiovaskulární onemocnění.
Summary
Kyncl J, Simka V, Mandakova Z. Influenza – potentially severe illness preventable by vaccination. Remedia 2023; 33: 330–335.
Influenza is an infectious disease that affects all age groups of the population every year. The disease can present as a mild respiratory infection or as a serious illness requiring hospitalisation, with possible complications and sequelae or death not only in the elderly or chronically ill but also in young healthy persons. The most effective prevention of influenza and its complications is vaccination. Influenza vaccination is also important in preventing the occurrence of acute myocardial infarction or stroke.
Key words: influenza – morbidity – mortality – vaccination – cardiovascular diseases.
Úvod
Chřipka je akutní virové onemocnění dýchacího traktu, které se vyskytuje v pravidelných každoročních různě rozsáhlých epidemických vlnách. Přenáší se především kapénkovou cestou a aerosolem, ale nakazit se je možné také prostřednictvím kontaminovaných předmětů. Inkubační doba onemocnění je 1–4 dny.
Původcem chřipky je RNA virus z čeledi Orthomyxoviridae. Z hlediska lidských onemocnění způsobují vysokou nemocnost viry chřipky typu A a B. Sporadicky může onemocnění s mírným průběhem vyvolat i typ C. Virus chřipky typu D onemocnění člověka nevyvolává. Chřipka typu A je původcem onemocnění nejen u lidí, ale i u některých savců a ptáků. Virus má na svém obalu umístěny dva antigeny: hemaglutinin (H) a neuraminidázu (N). U těchto povrchových antigenů dochází pravidelně k menším změnám, tzv. antigennímu driftu, které jsou podkladem každoročních epidemií. U chřipky typu A může také dojít k tzv. antigennímu shiftu, který spočívá ve výrazné změně v jednom, nebo obou antigenech. Tato změna je příčinou pandemií chřipky. Ve 20. století postihly lidstvo tři rozsáhlé chřipkové pandemie. V roce 1918 začala španělská chřipka (H1N1), v roce 1957 asijská chřipka (H2N2) a v roce 1968 hongkongská chřipka (H3N2). V tomto století došlo k pandemii zatím v roce 2009 (původně tzv. mexická chřipka, následně přejmenovaná na H1N1pdm09). Přestože u řady osob probíhalo onemocnění virem H1N1pdm09 relativně mírně, i ve vyspělých zemích došlo při léčbě pacientů se závažným průběhem k vyčerpání kapacit intenzivní péče.
Chřipka patří v porovnání s jinými respiračními nemocemi s podobnými symptomy mezi závažnější onemocnění [1]. Projevuje se horečkou, únavou, bolestmi hlavy, bolestmi svalů a kloubů, kašlem, někdy i nechutenstvím nebo průjmem. Při těžkém průběhu dochází k rozvoji hemoragické tracheobronchitidy a pneumonie, úmrtí může nastat do 48 hodin od začátku onemocnění. Choroba může být komplikována bakteriální superinfekcí (sekundární bakteriální tracheobronchitida, pneumonie). Z dalších respiračních komplikací se může vyskytnout, zejména u malých dětí, akutní stenózující laryngotracheobronchitida, exacerbace astmatu, bronchiolitida, sinusitida a otitida. Vzácnějšími komplikacemi jsou myozitidy, akutní myokarditidy a benigní perikarditidy [2]. Postižení srdečního svalu není vzácnou komplikací; mimo jiné i proto je u chřipky doporučován klid na lůžku. Onemocnění chřipkou může vyžadovat hospitalizaci, zejména u nejmenších dětí, starších osob a chronicky nemocných. Závažný průběh nebo smrt související s chřipkou však mohou nastat i u zcela zdravého dospělého nebo dítěte. Vzhledem k podobnosti projevů respiračních infekcí bývají chřipková a nechřipková virová onemocnění často zaměňována a chřipka jako infekce je v tomto kontextu mnohdy bagatelizována.
Na začátku chřipkové epidemie je obvykle nejvyšší nemocnost u dětí, poté se nemoc šíří na rodiče, další členy domácnosti a celou populaci. Nástup chřipkové epidemie bývá vzhledem ke krátké inkubační době a vysoké nakažlivosti prudký.
Ve věkové skupině osob nad 65 let se vyskytuje až 60 % ze všech hospitalizací a 90 % ze všech úmrtí, která nastávají v souvislosti s chřipkou [3]. Tato úmrtí bývají často způsobena přidruženými nemocemi nebo komplikacemi onemocnění chřipkou, ke kterým může dojít i u zcela zdravých dospělých nebo dětí. Nicméně i po úzdravě u mnohých starších osob hrozí, že se již nikdy nezotaví do té míry, aby měly stejný zdravotní stav jako před chřipkou.
Globálně každoročně chřipkou onemocní 5–10 % dospělých a 20–30 % dětí. Přestože je imunita po prodělané nemoci dlouhodobá, je specifická a neposkytuje ochranu proti nákaze antigenně odlišnou variantou viru. Podle aktuálních odhadů celosvětově v důsledku respiračních komplikací chřipky umírá průměrně 300 000–650 000 osob ročně. Celkový dopad chřipky je ovšem ještě závažnější, neboť tento odhad nezahrnuje výskyt kardiovaskulárních komplikací v souvislosti s chřipkou [4]. Osobám s komorbiditami hrozí při onemocnění chřipkou mnohem vyšší riziko úmrtí [5]. V České republice umírá v souvislosti s chřipkou každý rok průměrně okolo 1 500 osob [6].
Onemocnění se z celospolečenského pohledu vyplatí věnovat pozornost nejen kvůli zdravotní zátěži populace, ale také kvůli druhotným ekonomickým důsledkům. Chřipka je příčinou výpadků v pracovním procesu kvůli samotnému onemocnění pracovníků a také z důvodů potřeby ošetřovat nemocné děti nebo starší rodinné příslušníky. Dopad chřipky tak má významný přímý i nepřímý vliv na hrubý domácí produkt (HDP) [7,8]. Úmrtnost, vážné komplikace, absence ve škole nebo v práci a z toho vyplývající snížená produktivita v důsledku onemocnění chřipkou vede k ročním ekonomickým nákladům v rámci Evropské unie ve výši 6–14 miliard eur. Náklady na doočkování osob v rizikových skupinách do úrovně 75% proočkovanosti by přitom byly pouze 190–226 milionů eur. Díky již realizovanému očkování se v EU každoročně ušetří odhadem 248–332 milionů eur [9]. Razantnější celospolečenský preventivní přístup k chřipce by s sebou nesl jak pozitivní zdravotní, tak i ekonomický efekt. Také posílení vakcinace proti chřipce v dětské populaci by nepochybně mělo pozitivní efekt nejen na veřejné zdraví, ale přineslo by i ekonomický prospěch [10–12].
Chřipková sezona 2022–2023
Poslední chřipková sezona potvrdila, že viry chřipky jsou nadále významným původcem akutních respiračních infekcí. V sezoně 2022–2023 byly dominantními původci respiračních onemocnění viry chřipky, respirační syncytiální virus (RSV) a virus SARS‑CoV‑2. RSV cirkuloval atypicky během celé sezony a vedle původce covidu‑19 byl v uvedeném období hlavním nechřipkovým respiračním virem. Chřipková epidemie začala atypicky dříve, již na konci roku 2022, přičemž jejím vyvolavatelem v ČR i v Evropě byly viry chřipky typu A (cirkulovaly oba subtypy – A/H3N2 i A/H1N1pdm09). V průběhu sezony se objevily také viry chřipky typu B, které v jarním období způsobily slabší druhou vlnu chřipkových onemocnění.
![GRAF 1 Počty pozitivních detekcí vybraných respiračních virů a relativní nemocnost akutními respiračními infekcemi včetně chřipky v České republice v jednotlivých týdnech sezony 2022−2023; podle [13] – SZÚ, 2023. ARI – akutní respirační infekce; RSV – respirační syncytiální virus GRAF 1 Počty pozitivních detekcí vybraných respiračních virů a relativní nemocnost akutními respiračními infekcemi včetně chřipky v České republice v jednotlivých týdnech sezony 2022−2023; podle [13] – SZÚ, 2023. ARI – akutní respirační infekce; RSV – respirační syncytiální virus](https://www.remedia.cz/photo-pg-1150---.jpg) Graf 1 přehledně zobrazuje týdenní počty pozitivních detekcí výše uvedených respiračních virů hlášených do Národní referenční laboratoře pro chřipku a nechřipková respirační virová onemocnění (levá osa) a relativní nemocnost akutními respiračními onemocněními včetně chřipky hlášenou spolupracujícími praktickými lékaři krajským hygienickým stanicím (pravá osa) v České republice v sezoně 2022–2023 [13]. Je zřejmé, že původce covidu‑19 (virus SARS‑CoV‑2) se stává jedním z řady nechřipkových respiračních virů, a pokud nedojde ke změně varianty, která by mohla mít vliv na závažnost nemoci, jeho význam bude postupně slábnout. Naproti tomu viry sezonní chřipky, vzhledem ke svému zvířecímu rezervoáru a průběžným antigenním změnám, budou i nadále vyvolávat sezonní epidemie s významným dopadem na nemocnost lidské populace. Počty osob se závažným průběhem chřipky, který si vyžádal hospitalizaci na jednotce intenzivní péče nebo na anesteziologicko‑resuscitačním oddělení, se v sezoně 2022–2023 vrátily do obvyklých hodnot zjišťovaných před pandemií covidu‑19 (viz tab. 1) [14,15]. V této souvislosti lze předpokládat, že uvedený počet osob se závažným průběhem chřipky hlášených hygienické službě vykazuje významnou podhlášenost a ve skutečnosti je takových případů mnohem více.
Graf 1 přehledně zobrazuje týdenní počty pozitivních detekcí výše uvedených respiračních virů hlášených do Národní referenční laboratoře pro chřipku a nechřipková respirační virová onemocnění (levá osa) a relativní nemocnost akutními respiračními onemocněními včetně chřipky hlášenou spolupracujícími praktickými lékaři krajským hygienickým stanicím (pravá osa) v České republice v sezoně 2022–2023 [13]. Je zřejmé, že původce covidu‑19 (virus SARS‑CoV‑2) se stává jedním z řady nechřipkových respiračních virů, a pokud nedojde ke změně varianty, která by mohla mít vliv na závažnost nemoci, jeho význam bude postupně slábnout. Naproti tomu viry sezonní chřipky, vzhledem ke svému zvířecímu rezervoáru a průběžným antigenním změnám, budou i nadále vyvolávat sezonní epidemie s významným dopadem na nemocnost lidské populace. Počty osob se závažným průběhem chřipky, který si vyžádal hospitalizaci na jednotce intenzivní péče nebo na anesteziologicko‑resuscitačním oddělení, se v sezoně 2022–2023 vrátily do obvyklých hodnot zjišťovaných před pandemií covidu‑19 (viz tab. 1) [14,15]. V této souvislosti lze předpokládat, že uvedený počet osob se závažným průběhem chřipky hlášených hygienické službě vykazuje významnou podhlášenost a ve skutečnosti je takových případů mnohem více.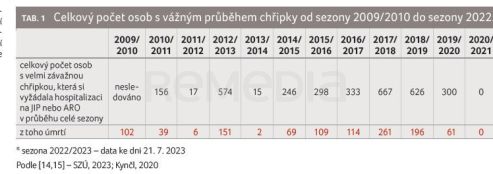
Očkování proti chřipce
Očkování proti chřipce je nejdůležitějším preventivním opatřením, které pomáhá snížit počet případů onemocnění a úmrtí během každoročních epidemií chřipky. V Evropské unii se podle odhadů sezonním očkováním proti chřipce předchází každoročně 1,6–2,1 milionu nákaz, 45 300–65 600 hospitalizacím a 25 200–37 200 úmrtím. Dosažením 75% proočkovanosti u rizikových osob v EU by se ročně dalo předejít dalším 1,6–1,7 milionu případů onemocnění, 678 500–767 800 návštěv lékaře, 23 800–31 400 hospitalizací a 9 800–14 300 úmrtí [9].
V České republice je proočkovanost proti chřipce dlouhodobě na nízké úrovni a očkování není vždy realizováno v optimální dobu. Při plánování vakcinace je zapotřebí brát na vědomí, že ochrana proti chřipce nastupuje přibližně dva týdny po očkování. Většina očkování by měla být prováděna v říjnu nebo listopadu. Cílem je, aby k vakcinaci došlo do doby, kdy se začíná zvyšovat počet případů chřipky, proto by mělo být očkování dokončeno do konce prosince. Nicméně očkování má význam i v pozdější době, byť jeho efekt již může být nižší [15]. Vakcinací proti chřipce lze také dosáhnout preventivního efektu proti některým nemocem kardiovaskulárního systému, protože po onemocnění chřipkou dochází k signifikantně vyššímu výskytu infarktů myokardu nebo cévních mozkových příhod, a to již ve věku od 40 let [16,17].
S ohledem na známé rizikové faktory, jako jsou věk, zdravotní stav nebo profese, Česká vakcinologická společnost ČLS JEP doporučuje očkovat proti sezonní chřipce zejména tyto osoby:
- Dospělé ve věku od 50 let.
- Děti ve věku 6 měsíců až 5 let.
- Všechny osoby ve věku od 6 měsíců (děti i dospělé), které mají faktory zvyšující riziko komplikovaného průběhu chřipky. K rizikovým faktorům patří tato onemocnění:
- chronická onemocnění plic a dýchacích cest, včetně bronchiálního astmatu a poruch respiračních funkcí (průdušek a plic, např. po poranění mozku, míchy, v důsledku křečových stavů nebo dalších neurologických či svalových poruch);
- chronická onemocnění srdce a cév;
- chronická neurologická onemocnění, včetně epilepsie, dětské mozkové obrny, neuromuskulárních a neurodegenerativních onemocnění;
- primární a sekundární poruchy imunity, včetně onkologických onemocnění, onemocnění HIV/AIDS, autoimunitních onemocnění a imunosupresivní terapie;
- chronická onemocnění ledvin, včetně nefrotického syndromu a chronického renálního selhání;
- chronická onemocnění jater;
- chronická metabolická onemocnění, včetně diabetes mellitus;
- obezita.
- Těhotné ženy v kterémkoliv stadiu (trimestru) těhotenství a ženy, které plánují těhotenství během chřipkové sezony (cílem je ochrana těhotné ženy a ochrana kojence v prvních šesti měsících života, kdy nemůže být sám očkován).
- Všechny zdravotnické pracovníky (cílem je ochrana zdravotníků při výkonu jejich povolání a současně ochrana pacientů, kteří jsou v jejich péči a mnohdy mají rizikové faktory zvyšující riziko komplikovaného průběhu chřipky).
- Klienty a zaměstnance zařízení sociální péče, dlouhodobé lůžkové péče, domovů pro seniory, domovů pro osoby se zdravotním postižením, domovů se zvláštním režimem a podobných zařízení.
- Ostatní osoby (včetně dětí), které jsou v blízkém kontaktu s jedinci uvedenými v prvních čtyřech bodech [18].
Prevence chřipky prostřednictvím očkování proti chřipce se využívá již od roku 1945. V současnosti se k očkování používají inaktivované, živé atenuované a rekombinantní vakcíny. Ve vývoji jsou i perorální vektorové vakcíny [19] a mRNA vakcíny [20]. Aktuálně používané vakcíny mají kvadrivalentní formu, obsahují dva subtypy chřipky typu A (H1N1 a H3N2) a dvě linie chřipky typu B (Victoria a Yamagata). Antigenní složení se ve vakcínách každý rok upravuje na základě doporučení Světové zdravotnické organizace (WHO). V České republice jsou dostupné kvadrivalentní inaktivované vakcíny proti chřipce podávané injekční cestou a kvadrivalentní živá atenuovaná vakcína podávaná intranazálně.
Aktuálně jsou v ČR z veřejného zdravotního pojištění plně hrazeny inaktivované kvadrivalentní vakcíny Influvac Tetra a Vaxigrip Tetra. Pro osoby ve věku 65 let a více je k dispozici ze zdravotního pojištění plně hrazená inaktivovaná vysokodávková kvadrivalentní vakcína Efluelda. Pro děti od 24 měsíců do 17 let je k dispozici i živá atenuovaná kvadrivalentní vakcína Fluenz Tetra ve formě nosního spreje, která je pro konkrétně definované indikované skupiny dětí částečně hrazena z veřejného zdravotního pojištění.
Očkování proti chřipce má také význam v prevenci kardiovaskulárních onemocnění. Vliv řady původců infekčních onemocnění na vznik aterosklerózy je dobře znám již více než století. Je prokázáno, že chřipka (resp. reakce imunitního systému na ni) působí na cévní systém, především prostřednictvím výrazně zvýšeného počtu prozánětlivých a protrombotických cytokinů, což vede např. k dysfunkci endotelu, zvýšené viskozitě plazmy, tachykardii a uvolnění endogenních katecholaminů. Očkování proti chřipce tak má v prevenci akutního infarktu myokardu srovnatelný efekt jako jiné, běžně používané intervence (tj. zanechání kouření, statiny nebo antihypertenziva) [21].
Inaktivovaná vakcína se standardní dávkou antigenu
Současné inaktivované kvadrivalentní vakcíny obsahují 15 μg hemaglutininu každé ze čtyř vakcinálních variant kmenů chřipkových virů. Inaktivované vakcíny jsou vyrobeny z chřipkových virů pěstovaných na kuřecích embryích či buněčných kulturách. Obecně lze říci, že účinnost vakcín se liší pro různé věkové kategorie. Účinnost vakcinace se odvíjí od mnoha faktorů, jako jsou věk, zdravotní stav, imunokompetence jedince. Účinnost dále velmi závisí na antigenní shodě mezi cirkulujícím virem chřipky a vakcinálním kmenem. U zdravých dospělých osob ve věku 18–65 let je účinnost poměrně vysoká, přibližně 60 % [22]. U osob ve věku 65 let a více je protilátková odpověď po očkování nižší. Proto je k očkování seniorů vhodnější vysokodávková vakcína, viz dále. V souvislosti s účinností vakcíny proti chřipce je třeba zdůraznit, že i v případě, kdy vakcína proti chřipce nezabrání nemoci, onemocnění bývá mírnější a významně se snižuje pravděpodobnost těžkého průběhu, rizika hospitalizace nebo možnost úmrtí.
V České republice jsou aktuálně k dispozici dvě inaktivované kvadrivalentní vakcíny – Influvac Tetra a Vaxigrip Tetra. Obě vakcíny se podávají dospělým injekčně v dávce 0,5 ml. Dětem ve věku do devíti let, které nebyly v minulosti očkovány, má být podána druhá dávka v intervalu nejméně čtyř týdnů. Všechny děti se očkují plnou dávkou (0,5 ml) vakcíny, pokud souhrn údajů o léčivém přípravku (SPC) očkovací látky nestanovuje jinak. Očkovat je možné děti ve věku od šesti měsíců. Pro děti ve věku do šesti měsíců lze efektivně získat ochranu pasivní cestou – očkováním těhotných žen. Očkování těhotných žen proti chřipce je rozšířeno např. ve Španělsku nebo ve Velké Británii, kde je očkována téměř polovina těhotných, naproti tomu v ČR je tato možnost využívána jen minimálně (1,5 %) [23]. Vakcínu proti chřipce lze aplikovat ve všech stadiích těhotenství a také v průběhu kojení [24,25].
Chřipkové vakcíny jsou považovány za bezpečné [26,27]. Pokud dojde k nežádoucím reakcím po očkování, vyskytne se většina z nich obvykle během prvních tří dnů po očkování a spontánně vymizí během 1–3 dnů. Intenzita těchto reakcí bývá obvykle mírná. Mezi nejčastěji hlášené nežádoucí účinky patří bolest hlavy, myalgie, malátnost, bolest v místě vpichu injekce. U dětí se navíc objevuje otok v místě vpichu injekce, erytém nebo indurace v místě vpichu, třes, horečka, únava, podrážděnost, ztráta chuti k jídlu, zvracení, ospalost, abnormální pláč [24,25]. Výjimečně může být vakcinace spojována s výskytem Guillainova–Barréova syndromu.
Inaktivovaná vysokodávková vakcína pro seniory
Riziko závažných komplikací a úmrtí v důsledku chřipky se zvyšuje s věkem, zejména u osob starších 65 let. Inaktivované vakcíny obsahující standardní dávku antigenu nemusejí vzhledem k imunosenescenci vyvolat u osob v seniorském věku dostatečnou imunitní odpověď, proto je vhodné využívat alternativy. Těmito alternativami jsou v současnosti adjuvantní vakcíny a vysokodávkové inaktivované vakcíny [28,29]. V České republice je dostupná vysokodávková tetravalentní inaktivovaná vakcína proti chřipce Efluelda, která obsahuje 60 μg hemaglutininu každé ze čtyř vakcinálních variant kmenů chřipkových virů. Podává se injekčně v dávce 0,7 ml. Vakcína Efluelda je určena pro osoby ve věku 60 let a více, z prostředků veřejného zdravotního pojištění je tato vakcína plně hrazena osobám od 65 let. V porovnání s vakcínou obsahující standardní dávku antigenu poskytuje vysokodávková vakcína o více než 24 % vyšší ochranu proti chřipkovému onemocnění a také vede ke snížení počtu návštěv lékaře a hospitalizací souvisejících s chřipkou [30]. Jedinou nevýhodou je lehce vyšší četnost lokálních nežádoucích reakcí [31]. Lze předpokládat, že vzhledem k demografickému vývoji nejen v České republice bude tento typ vakcíny využíván stále častěji, protože s výjimkou let 2020 a 2021, kdy proběhla pandemie covidu‑19, naděje dožití stále stoupá. Populace stárne, navíc se dostatečně rychle neprodlužuje naděje dožití ve zdraví, naše seniorská populace je tedy více citlivá na onemocnění chřipkou nejen vlivem věku, ale také kvůli přidruženým onemocněním. Další nezanedbatelnou výhodou používání vysokodávkových vakcín je vyšší ochrana před sekundárními komplikacemi chřipky. Očkování vysokodávkovou vakcínou v porovnání s vakcínou se standardní dávkou antigenu je rovněž asociováno s vyšším poklesem počtu hospitalizací ze všech příčin (6,9 %), ze závažných kardiovaskulárních příčin (17,7 %) a z důvodu pneumonie (39,8 %) [32]. V jiné studii bylo prokázáno, že vysokodávkové vakcíny mají v porovnání s vakcínami se standardní dávkou vyšší ochranný efekt vůči hospitalizacím, které souvisejí s respiračním onemocněním, a hospitalizacím asociovaným s pneumonií [33].
Živá atenuovaná intranazální vakcína
Doporučení k očkování dětské populace proti chřipce jsou stále podceňována. Děti jsou významnými přenašeči nákazy a jejich nemocnost má vysoký dopad i na nemocnost v dospělé populaci. Incidence chřipky mezi dětmi bývá velmi vysoká, což může být dáno méně vyvinutým imunitním systémem a také bohatou sociální interakcí. Onemocnění chřipkou probíhá závažně zejména u dětí ve věku do pěti let. Ze všech těchto důvodů je vhodné rozšíření očkování proti chřipce u dětské populace. Výhodou intranazální vakcíny je, že se neaplikuje injekční formou. Dostupnost této vakcíny může přispět k větší ochotě rodičů nechat své děti naočkovat proti chřipce.
Živé vakcíny obsahují atenuovaný virus. Oslabený virus si zachovává schopnost replikace i při teplotě 25 °C a po aplikaci vakcíny intranazálním sprejem je schopen se množit v nosohltanu. Při vyšších teplotách (37–39 °C) se jeho replikace zastavuje a v dolních úsecích dýchacího traktu se již nemnoží.
V zemích, které zavedly očkování živou atenuovanou intranazální vakcínou v dětské populaci, jsou pozorovány benefity ve snížení počtu případů chřipky, návštěv lékařů a hospitalizací v této věkové skupině. Světová zdravotnická organizace v rámci očkovacích strategií doporučovala již v roce 2012 zaměřit očkování na děti ve věku do pěti let a především na děti ve věku do dvou let, protože nemocnost v této skupině je významnou příčinou celkové populační zátěže [34].
S vakcinací dětí intranazální vakcínou mají některé země bohaté zkušenosti. Ve Finsku se v očkování dětské populace proti chřipce šlo dokonce dále než jen k doporučením, a země se tak stala prvním státem EU, který od chřipkové sezony 2007–2008 má zařazenu vakcinaci proti chřipce u dětí ve věku od šesti měsíců do tří let do rutinního očkování [35]. Nyní ve Finsku každoročně očkují proti chřipce děti od šesti měsíců do šesti let [36]. Ve Spojeném království se touto vakcínou očkuje již od roku 2013.
V České republice je od zimy 2021/2022 dostupná živá atenuovaná intranazální vakcína Fluenz Tetra ve formě nosního spreje. Tato vakcína je určena pro děti ve věku od 24 měsíců do 17 let. Při aplikaci se pomocí aplikátoru podává 0,1 ml do každé nosní dírky (celkem 0,2 ml). Jelikož se jedná o živou atenuovanou vakcínu, je třeba věnovat pozornost případným kontraindikacím očkování; mezi hlavní kontraindikace této vakcíny patří terapie salicyláty; použití u dětí ve věku 2–4 roky s astmatem nebo s pískoty v anamnéze v posledních 12 měsících, těžké astma nebo probíhající exacerbace astmatu; použití u dětí a mladistvých s klinickou imunodeficiencí v důsledku zdravotního stavu nebo v důsledku imunosupresivní léčby; kontakt s těžce imunokompromitovanou osobou následujících 14 dnů po očkování. Nejčastěji pozorovaným nežádoucím účinkem v klinických studiích byla nazální kongesce/vodnatý výtok z nosu.
Závěr
Chřipka je jednou z mála virových infekcí způsobujících každoroční epidemie, při nichž v České republice onemocní statisíce osob všech věkových skupin. Účinnou a dostupnou prevencí onemocnění chřipkou je očkování, které v ČR dosud není dostatečně využíváno. Očkování proti chřipce sice nemá 100% účinnost, ale významně omezuje výskyt těžkých forem onemocnění a závažných komplikací. Očkování proti chřipce zabraňuje zhoršení stávajícího kardiovaskulárního onemocnění a zamezuje vzniku akutních příhod včetně infarktu myokardu u zdravých osob. Prevencí chřipkové infekce pomocí očkování se zabraňuje vzniku sekundárních bakteriálních infekcí. To snižuje potřebu antibiotik a pomáhá předcházet rezistenci na řadu antimikrobních přípravků. Očkování proti chřipce je tudíž také účinným opatřením v boji s mikrobiální rezistencí. Očkování proti chřipce pomáhá snížit zátěž kladenou na zdravotní a sociální služby v průběhu zimních měsíců.
Literatura
[1] Simonsen L, Clarke MJ, Williamson GD, et al. The impact of influenza epidemics on mortality: Introducing a severity index. Am J Public Health 1997; 87: 1944–1950.
[2] Havlík J. Infektologie. Praha: Avicenum, 1990: 224–228.
[3] World Health Organization. Influenza 2022; [online] [cit. 2023–03–06]. Dostupné na: https://www.who.int/teams/health‑product‑policy‑andstandards/standards‑and‑specifications/vaccines‑quality/influenza
[4] Iuliano AD, Roguski KM, Chang HH, et al. Estimates of global seasonal influenza‑associated respiratory mortality: a modelling study. Lancet 2018; 391: 1285–1300.
[5] Mertz D, Kim TH, Johnstone J, et al. Populations at risk for severe or complicated influenza illness: systematic review and meta‑analysis. BMJ 2013; 347: f5061.
[6] Kyncl J, Prochazka B, Goddard NL, et al. A study of excess mortality during influenza epidemics in the Czech Republic, 1982–2000. Eur J Epidemiol 2005; 20: 365–371.
[7] Antonova EN, Rycroft CE, Ambrose CS, et al. Burden of paediatric influenza in Western Europe: A systematic review. BMC Public Health 2012; 12: 968.
[8] Ehlken B, Ihorst G, Lippert B, et al. Economic impact of community‑acquired and nosocomial lower respiratory tract infections in young children in Germany. Eur J Pediatr 2005; 164: 607–615.
[9] Preaud E, Durand L, Macabeo B, et al. Annual public health and economic benefits of seasonal influenza vaccination: a European estimate. BMC Public Health 2014; 14: 813.
[10] Nichol KL. Cost‑effectiveness and socio‑economic aspects of childhood influenza vaccination. Vaccine 2011; 29: 7554–7558.
[11] Chan KSK, Wong CHL, Choi HCQ. Cost‑Effectiveness of Intranasal Live‑Attenuated Influenza Vaccine for Children: A Systematic Review. Vaccines 2022; 10: 9.
[12] Tiffany WY, Cowling BJ, Gao HZ, et al. Comparative immunogenicity of enhanced seasonal influenza vaccines in older adults: A Systematic Review and Meta‑analysis. J Infect Dis 2019; 219: 1525–1535.
[13] Státní zdravotní ústav. Výskyt akutních respiračních infekcí a chřipky v ČR [online] [cit. 2023–07–06]. Dostupné na: https://szu.cz/publikace/data/akutni‑respiracni‑infekce‑chripka/
[14] Státní zdravotní ústav. Celogenomová sekvenace SARS‑CoV‑2 a situace chřipky v ČR – týdenní zprávy [online] [cit. 2023–07–06]. Dostupné na: https://szu.cz/aktuality/celogenomova‑sekvenace‑v‑cr‑tydenni‑zpravy/
[15] Kynčl J. Chřipka v roce 2020. Medicína pro praxi 2020; 17: 2012–2014.
[16] Kwong JC, Schwartz KL, Campitelli MA, et al. Acute myocardial infarction after laboratory‑confirmed influenza infection. N Engl J Med 2018; 378: 345–353.
[17] Warren‑Gash C, Blackburn R, Whitaker H, et al. Laboratory‑confirmed respiratory infections as triggers for acute myocardial infarction and stroke: a selfcontrolled case series analysis of national linked datasets from Scotland. Eur Respir J 2018; 51: 1701794.
[18] Česká vakcinologická společnost ČLS JEP. Doporučení české vakcinologické společnosti ČLS JEP k očkování proti chřipce, 28. 6. 2023. Dostupné na: https://vakcinace.eu/doporuceni‑a‑stanoviska/doporuceni‑ceske‑vakcinologicke‑spolecnosti‑cls‑jep‑k‑ockovani‑proti‑chripce‑3
[19] Liebowitz D, Gottlieb K, Kolhatkar NS, et al. Efficacy, immunogenicity, and safety of an oral infl uenza vaccine: a placebo‑controlled and active‑controlled phase 2 human challenge study. Lancet Infect Dis 2020; 20: 435–444.
[20] Feldman RA, Fuhr R, Smolenov I, et al. mRNA vaccines against H10N8 and H7N9 influenza viruses of pandemic potential are immunogenic and well tolerated in healthy adults in phase 1 randomized clinical trials. Vaccine 2019; 37: 3326–3334.
[21] MacIntyre CR, Mahimbo A, Moa AM, et al. Influenza vaccine as a coronary intervention for prevention of myocardial infarction. Heart 2016; 102: 1953–1956.
[22] Osterholm MT, Kelley NS, Sommer A, et al. Efficacy and effectiveness of influenza vaccines: a systematic review and meta‑analysis. Lancet Infect Dis 2012; 12: 36–44.
[23] Kynčl J, Liptáková M, Košťálová J, et al. Vaccination against influenza in pregnant women in a maternity hospital in the Czech Republic in the season 2020–2021. BMC Public Health 2023; 23: 1029.
[24] SÚKL. Influvac Tetra. Souhrn údajů o přípravku. [online] [cit. 2023–07–06]. Dostupné na: https://prehledy.sukl.cz/prehled_leciv.html#/detail‑reg/0265671
[25] SÚKL. Vaxigrip Tetra. Souhrn údajů o přípravku. [online] [cit. 2023–07–06]. Dostupné na: https://prehledy.sukl.cz/prehled_leciv.html#/detail‑reg/0131425
[26] Moeller‑Arendt M, Van de Witte S, Nauta J. Enhanced passive safety surveillance of Influvac and Influvac Tetra: Results from seven consecutive seasons. Vaccine 2022; 41: 606–613.
[27] Chabanon AL, Wague S, Moureau A, et al. Enhanced passive safety surveillance of the quadrivalent inactivated split‑virion influenza vaccine (IIV4) in Finland during the 2019/20 influenza season. BMC Public Health 2021; 21: 358.
[28] ECDC. Systematic review of the efficacy, effectiveness and safety of newer and enhanced seasonal influenza vaccines; 2020 [online] [cit. 2023–03–06]. Dostupné na: https://www.ecdc.europa.eu/en/publications‑data/seasonal‑influenza‑systematic‑review‑efficacy‑vaccines
[29] longia EA, McLean HO. Influenza vaccine effectiveness: defining the H3N2 problem. Clin Infect Dis 2019; 69: 1817–1823.
[30] DiazGranados CA, Dunning AJ, Kimmel M, et al. Efficacy of high‑dose versus standard‑dose influenza vaccine in older adults. N Engl J Med 2014; 371: 635–645.
[31] Kaka AS, Filice GA, Myllenbeck S, et al. Comparison of Side Effects of the 2015–2016 High‑Dose, Inactivated, Trivalent Influenza Vaccine and Standard Dose, Inactivated, Trivalent Influenza Vaccine in Adults ≥65 Years. Open Forum Infect Dis 2017; 4: ofx001.
[32] DiazGranados CA, Corwin AR, Talbot HK, et al. Prevention of serious events in adults 65 years of age or older: A comparison between high‑dose and standard‑dose inactivated influenza vaccines. Vaccine 2015; 33: 4988–4993.
[33] Gravenstein S, Davidson HE, Taljaard M, et al. Comparative effectiveness of high‑dose versus standard‑dose influenza vaccination on numbers of US nursing home residents admitted to hospital: a cluster‑randomised trial. Lancet Respir Med 2017; 5: 738–746.
[34] WHO. Vaccines against influenza WHO position paper. [online] [cit. 2023–03–06] Dostupné na: https://apps.who.int/iris/handle/10665/241993
[35] Mereckiene H, S Cotter S, D’Ancona F, et al. Differences in national influenza vaccination policies across the European Union, Norway and Iceland 2008–2009. Eurosurveillance 2010; 15: 19700.
[36] Finnish institute for health and welfare. Vaccination programme for children and adults. [online] [cit. 2023–03–09]. Dostupné na: https://thl.fi/en/web/infectious‑diseases‑and‑vaccinations/information‑about‑vaccinations/vaccination‑programme‑for‑children‑and‑adults