Pozice blokátorů imidazolinových receptorů v léčbě hypertenze
Redakci:
Zvýšená sympatická aktivita nervového systému je poměrně častým projevem u hypertenze, léčebnými postupy se tudíž snažíme ovlivňovat i tuto oblast s cílem snížit vysoký krevní tlak a normalizovat jeho hodnoty.
Redakci:
Zvýšená sympatická aktivita nervového systému je poměrně častým projevem u hypertenze, léčebnými postupy se tudíž snažíme ovlivňovat i tuto oblast s cílem snížit vysoký krevní tlak a normalizovat jeho hodnoty. Již v 60. letech minulého století se léčebně používala a doposud používá skupina léků ovlivňujících sympatický nervový systém, které se označují jako agonisté α 2 -adrenergních receptorů. Mezi zástupce této skupiny patří všem dobře známá methyldopa.
Od konce 90. let se u nás objevila nová generace léků, které působí na centrální nervový systém a s menším množstvím nežádoucích účinků než předchozí sku-pina snižují krevní tlak. Jde o novou generaci výše zmíněných agonistů α
2 -adrenergních receptorů, jež označujeme jako agonisty imidazolinových receptorů; k zástupcům této skupiny patří například u nás nejrozšířenější rilmenidin a moxo-nidin.
Mezi antihypertenzivy se převážně setkáváme s blokátory účinků různých receptorů: léčíme pomocí b -blokátorů, blokátorů kalciových kanálů, blokátorů angiotenzin konvertujícího enzymu, blokátorů receptoru AT 1 pro angiotenzin II, blokátorů receptorů pro endotelin a nejnověji pomocí blokátoru reninu. Antihypertenzní efekt vykazují i blokátory α1 -adrenergních receptorů podtypu 1A, které se používají převážně k léčbě hypertrofie prostaty. Stimulačních látek je mezi antihypertenzivy pohříchu málo a do objevení agonistů imidazolinových receptorů to byli pouze agonisté α 2 -adrenergních receptorů.
V reakci na článek profesora Součka [1] bych chtěl upozornit na nepřesnost v terminologii, která je zde několikrát použita.
Jsou látky s imidazolinovou strukturou skutečně blokátory imidazolinových receptorů? Ve zmíněném článku je uvedeno, že „ … aplikace látek s imidazolinovou strukturou do laterálního retikulárního jádra v prodloužené míše vede ke snížení sympatické aktivity a k poklesu krevního tlaku….“ (str. 154). Jedná se o následek stimulace, nebo blokády v této oblasti mozku? Na otázku odpovídá další pokračování téhož odstavce, kde je uvedeno: „Později bylo zjištěno, že látky typu imidazolinu stimu-lují vlastní specifický receptor, jehož struktura je odlišná od adrenergních receptorů.“ Stimulace receptoru vede prakticky vždy k posílení jeho účinku, a mluví se tudíž o agonistickém efektu na receptor. Asi bychom obtížně hledali příklad, kdy stimulace přiměřené intenzity vede k zα-blokování receptoru. Spíše je známa situace, kdy je receptor zablokován svou stimulací, která je nadměrná, a pak se jedná o následek vyčerpání mediátoru zprostředkujícího účinek. Ve stejném duchu charakterizuje účinek rilmenidinu Compendium InfoPharm: „rilmenidinum C02AC06 stimuluje centrální I 1 -receptory a jen minimálně centrální α 2 -receptory, což ve svém důsledku vede k oslabení periferní aktivity sympatiku; ...“ A tady se dostáváme patrně k jádru problému. Ač se jedná o látky typu imidazolinu, a tedy charakterizované jako agonisty imidazolinových receptorů, výsledkem je potlačení sympatické aktivity. Jde tedy stále o agonisty, či se jedná o blokátory?
K čemu přesně vede stimulace imi-dazolinových receptorů? Stimulace je nervovou drahou přenášena do kaudální prodloužené míchy, kde dojde k aktivaci inhibičních neuronů, které se vracejí do rostrální ventrolaterální formace proximální části prodloužené míchy a tlumí pre-sorickou oblast zde lokalizovanou. Tato oblast je složena ze sympatikoexcitačních neuronů, které mají spontánní sympatickou aktivitu a stimulují neurony postranních rohů míšních, čímž zvyšují aktivitu periferního sympatiku. Stimulací imidazolinových receptorů v laterálním retikulárním jádru prodloužené míchy se tudíž snižuje hladina noradrenalinu v krvi, klesá sympatická aktivita a blokuje se sympatický nervový systém.
V konečném důsledku jsou sice agonisté imidazolinových receptorů blokátory sympatické aktivity, ale jejich primární účinek na imidazolinové receptory je stimulační, agonistický [2].
![Obr. 1 Účinky centrálně působících antihypertenziv; podle [12] – van Zwieten, 1997.](https://www.remedia.cz/photo-a-27784---.jpg) Výše popsaná dráha je sice zobrazena v článku prof. Součka na obr. 1 (str. 155), ale bohužel zde chybí popis aktivace či útlumu na jednotlivých etážích míchy, a jeho srozumitelnost tak klesá. Je zmíněno, že „Stimulace I 1 -receptorů LRJ vede k vzestupu krevního tlaku“ (str. 155). Toto konstatování by si patrně zasloužilo bližší vysvětlení. Je totiž v rozporu s tím, co tu již bylo řečeno, zejména s odkazem na výše zmíněnou práci prof. Bousqueta z roku 1984 [3], kdy v experimentu vedla aplikace látek s imidazolinovou strukturou do LRJ (lateral reticular nucleus) ke snížení sympatické aktivity a k poklesu krevního tlaku.
Výše popsaná dráha je sice zobrazena v článku prof. Součka na obr. 1 (str. 155), ale bohužel zde chybí popis aktivace či útlumu na jednotlivých etážích míchy, a jeho srozumitelnost tak klesá. Je zmíněno, že „Stimulace I 1 -receptorů LRJ vede k vzestupu krevního tlaku“ (str. 155). Toto konstatování by si patrně zasloužilo bližší vysvětlení. Je totiž v rozporu s tím, co tu již bylo řečeno, zejména s odkazem na výše zmíněnou práci prof. Bousqueta z roku 1984 [3], kdy v experimentu vedla aplikace látek s imidazolinovou strukturou do LRJ (lateral reticular nucleus) ke snížení sympatické aktivity a k poklesu krevního tlaku.
J. Widimský ve své knize Hypertenze charakterizuje jednu ze skupin antihypertenzních látek s centrálním účinkem jako agonisty I 1 -receptorů. Výsledky expe-rimentálních a klinických studií dokládá, že stimulace centrálních imidazolinových receptorů vede nejen k poklesu krevního tlaku, ale v menší míře i k poklesu srdeční frekvence, což podporuje představu centrálně zprostředkované ihhibice sympatiku [4].
Poliklinika KOLF Pardubice
[1] Souček M. Pozice blokátorů imidazolinových receptorů v léčbě hypertenze. Remedia 2009; 19: 153–157.
[2] Rosolová H. Ovlivnění SNS a nová generace centrálních sympatomimetik. Interna 1999; 1: 27–28.
[3] Bousquet P, Feldman, J, Schwartz, J. Central cardiovascular effects of alpha-adrenergic drugs: differences between catecholamines and imidazolines. J Pharmacol Exp Ther 1984; 230: 232–236.
[4] Widimský J. Hypertenze, 2. vydání. Praha, Triton 2004.
Odpověď autora:
Vážený pane doktore, dovolte mi reagovat na Váš dopis zaslaný redakci dne 25. 6. 2009, kterým upozorňujete na nejasnou terminologii v článku nazvaném „Pozice blokátorů imidazolinových receptorů v léčbě hypertenze“. Předně bych chtěl vyjádřit, že si vážím Vaší pozornosti, kterou jste článku věnoval. Vaše odpověď zároveň prakticky odpovídá na důvod ne zcela přesně zvolené terminologie v názvu článku.
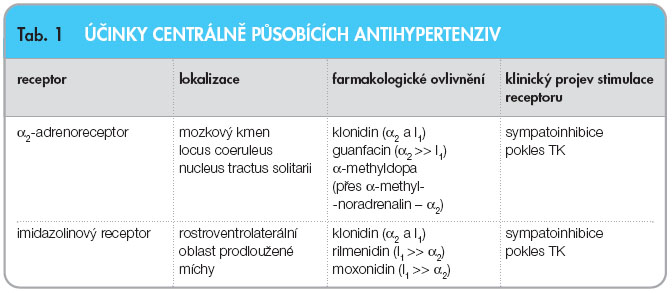 Zvýšená aktivita sympatického nervového systému je nejen častým projevem, ale může rovněž být spouštěcím mechanismem hypertenze. Blokádou sympatického nervového systému (SNS), ať již na centrální či na periferní úrovni, se snažíme zpravidla nadměrnou aktivitu SNS snížit a tím rovněž snížit krevní tlak (TK). V současnosti máme několik možností snižovat TK pomocí farmakologické blokády autonomního nervového systému. Příkladem je snížení TK blokádou periferních b-adrenoreceptorů pomocí β-blokátorů, chcete-li antagonistů, či α-blokátorů, např. doxa-zosinu, který se dnes častěji využívá v léčbě benigní hyperplazie prostaty. Aktivitu SNS můžeme však také blokovat a pokles TK navodit stimulací centrálních α2-adrenoreceptorů v oblastech regulujících tonus sympatiku pomocí α2-agonistů neboli α2-sympatomimetik. K poklesu TK v tomto případě dochází na základě zpětnovazebné inhibice, následkem stimulace α2-adrenoreceptorů. Obdobně stimulací tzv. imidazolinových receptorů dochází ke snížení hladin noradrenalinu v krvi, snížení TK, a tedy k blokádě SNS, jak píšete (tab. 1, obr. 1). Zároveň si tak dovoluji objasnit původ slova blokátory v nadpisu článku.
Zvýšená aktivita sympatického nervového systému je nejen častým projevem, ale může rovněž být spouštěcím mechanismem hypertenze. Blokádou sympatického nervového systému (SNS), ať již na centrální či na periferní úrovni, se snažíme zpravidla nadměrnou aktivitu SNS snížit a tím rovněž snížit krevní tlak (TK). V současnosti máme několik možností snižovat TK pomocí farmakologické blokády autonomního nervového systému. Příkladem je snížení TK blokádou periferních b-adrenoreceptorů pomocí β-blokátorů, chcete-li antagonistů, či α-blokátorů, např. doxa-zosinu, který se dnes častěji využívá v léčbě benigní hyperplazie prostaty. Aktivitu SNS můžeme však také blokovat a pokles TK navodit stimulací centrálních α2-adrenoreceptorů v oblastech regulujících tonus sympatiku pomocí α2-agonistů neboli α2-sympatomimetik. K poklesu TK v tomto případě dochází na základě zpětnovazebné inhibice, následkem stimulace α2-adrenoreceptorů. Obdobně stimulací tzv. imidazolinových receptorů dochází ke snížení hladin noradrenalinu v krvi, snížení TK, a tedy k blokádě SNS, jak píšete (tab. 1, obr. 1). Zároveň si tak dovoluji objasnit původ slova blokátory v nadpisu článku.
Je však pravdou, že obecně v literatuře existují určité terminologické nepřesnosti v souvislosti s látkami ovlivňujícími imidazolinové receptory. Je to dáno především skutečností, že dosud neznáme přirozený ligand těchto receptorů a jeho fyziologickou roli v organismu. Imidazolinové receptory byly totiž popsány relativně nedávno, a to v rámci studie sledující mechanismus působení látek podobných klonidinu, jako místa, která váží imidazolinovou strukturu a odlišují se od α-adrenergních receptorů [1]. Zároveň bylo zjištěno, že nežádoucí účinky látek podobných klonidinu, jako je například sedace či suchost v ústech, jsou zprostředkovány α-adrenoreceptory nacházejícími se v locus coeruleus [2, 3]. V případě vlivu na pokles TK však nebylo zřejmé, zda je způsoben výhradně ovlivněním α-adrenoreceptorů. Krátce nato bylo ve studii doloženo, že v mozkovém kmeni se v rostroventrolaterální oblasti míchy nachází struktura zvaná nucleus reticularis lateralis (NRL/RVLM), která nereagovala na aplikaci katecholaminů či fenylethylaminu, ale naopak na imidazolinové látky reagovala poklesem TK [4–6]. Bylo také zjištěno, že hypotenzní účinek imidazolinových látek nelze zablokovat zabráněním syntézy noradrenalinu [7, 8].
Místa s vazebnou kapacitou pro imidazolinové látky v oblasti NRL/RVLM byla označena jako imidazolinové receptory. Na centrální úrovni spolupracují imidazolinové receptory a α-adrenoreceptory na kontrole vazomotorického tonu. Vazebná místa pro imidazolin, která nemají vazebnou kapacitu pro katecholaminy, byla následně nalezena nejen v mozku, ale také v periferních tkáních, například v ledvinách. První generace tzv. centrálních antihypertenziv, typu α-methyldopy, se váže výhradně na α-adrenoreceptory. Účinek klonidinu na pokles TK je zprostředkován jak α2-adrenoreceptory, tak imidazolinovými receptory.
Tzv. druhá generace centrálních antihypertenziv, jako je rilmenidin (oxazolinová molekula podobná imidazolinu) či moxonidin (imidazolin), se vyznačuje selektivní vazbou na imidazolinové receptory. Obdobně jako klonidin, vedou tyto léky k poklesu TK, jsou-li injikovány do oblasti NRL/RVLM. Na rozdíl od klonidinu je však jejich afinita k α-adrenoreceptorům výrazně nižší [9, 10]. Tato vyšší selektivita k imidazolinovým receptorům a nízká afinita k α-adrenoreceptorům velmi dobře vysvětluje nepřítomnost typických nežádoucích účinků prvogeneračních centrálních antihypertenziv, jako je sedace či sucho v ústech. Vlivu rilmenidinu na pokles TK lze zabránit aplikací idazoxanu, který je považován za antagonistu imidazolinových receptorů. Naopak yohimbin, referenční antagonista α2-adrenoreceptorů, antihypertenzní účinek rilmenidinu prakticky neovlivnil [11].
Aniž bych si nárokoval právo na vyčerpávající přehled možností farmakologického ovlivnění sympatického nervového systému, pokusil jsem se v odpovědi shrnout terminologii antihypertenzních látek, které na periferní a především na centrální úrovni SNS ovlivňují.
S úctou,
Miroslav Souček
II. interní klinika LF MU a FN u sv. Anny, Brno
Seznam použité literatury
- [1] Bousquet P, Feldman J, Schwartz J. Central cardiovascular effects of a-adrenergic drugs: difference between catecholamines and imidazolines. J Pharmacol Exp Ther 1984; 230: 230–236.
- [2] Delbare B, Schmitt H. Sedative effects of a a-sympathomimetic drugs and their antagonism by adrenergic and cholinergic blocking drugs. Eur J Pharmacol 1971; 13: 356–363.
- [3] De Sarro GB, Ascioti C, Froiro F, et al. Evidence that locus coeruleus is the site where clonidine and drugs acting at a1- and a2-adrenoreceptors affect sleep and arousal mechanisms. Br J Pharmacol 1987; 90: 675–685.
- [4] Bousquet P, Guertzenstein PG. Localization of the central cardiovascular action of clonidine. Br J Pharmacol 1973; 49: 573–579.
- [5] Bousquet P, Fledman J, Bloch R, et al. The nucleus reticularis lateralis a region highly sensitive to clonidine. Eur J Pharmacol 1981; 69: 389–392.
- [6] Wolf DL, Mohrland JS. Lateral reticular formation as a site for morphine and clonidine induced hypertension. Eur J Pharmacol 1984; 98: 93–95.
- [7] Haeusler G. Clonidine-induced inhibition of sympathetic nerve activity: no indication for a central presynaptic or an indirect sympathomimetic mode of action. Naunyn Schmiedebergs Arch Pharmacol 1974;