Studie EUCLID
Souhrn:
Porovnání účinnosti tikagreloru proti klopidogrelu u nemocných se symptomatickou ischemickou chorobou dolních končetin ukázalo, že tikagrelor není superiorní ve smyslu snížení počtu kardiovaskulárních událostí. Velká krvácení se vyskytla ve stejné míře v obou léčebných režimech.
Key words: peripheral arterial disease – antiplatelet therapy – clopidogrel – ticagrelor – EUCLID trial.
Summary:
In patients with symptomatic peripheral arterial disease ticagrelor was not superior to clopidogrel in the reduction of cardiovascular events. Major bleeding was similar among patients in the two trial groups.
Úvod
Ischemická choroba dolních končetin (ICHDK) je jednou z manifestací systémové aterosklerózy, často tedy nemocní nemají postižení pouze periferních tepen, ale současně i ischemickou chorobu srdce, postižení karotických, renálních tepen apod. Prevalence ICHDK narůstá (mezi roky 2000 a 2010 o téměř 25 %), i vzhledem ke stárnutí populace. Celosvětový odhad počtu nemocných s ICHDK je více než 200 milionů subjektů. Protidestičková léčba u těchto jedinců je důležitá zejména se zřetelem na snížení rizika kardiovaskulární morbidity a mortality.
Současná léčebná doporučení pro nemocné s ICHDK obsahují jako základní terapii protidestičkovou medikaci (monoterapii kyselinou acetylsalicylovou v dávce 75‒325 mg nebo klopidogrelem v dávce 75 mg), přičemž léčba klopidogrelem na základě výsledků studie CAPRIE se jeví být mírně účinnější. Na druhou stranu metaanalýza studií porovnávajících léčbu kyselinou acetylsalicylovou (ASA) proti placebu nebo proti kontrolní medikaci v 18 prospektivních randomizovaných studiích, které zahrnovaly 5 269 nemocných s ICHDK, neprokázala signifikantní snížení počtu kardiovaskulárních (KV) příhod medikací ASA. Stejně tak studie léčby ASA u asymptomatických nemocných nebo diabetiků nepřinesly pozitivní výsledky.
Léčiva porovnávaná ve studii EUCLID
Klopidogrel je ireverzibilní antagonista destičkových receptorů P2Y12, na základě čehož disponuje antiagregačním účinkem. Již zmíněná studie Clopidogrel versus Aspirin in Patients at Risk of Ischaemic Events (CAPRIE) ukázala během svého 36 měsíců dlouhého trvání signifikantní, nicméně velmi mírný přínos monoterapie klopidogrelem oproti ASA u nemocných po infarktu myokardu, iktu nebo při symptomatické ICHDK. Pozitivní efekt byl pozorován zejména u podskupiny nemocných s ICHDK, jednalo se o 24% snížení relativního rizika v této kategorii nemocných. Naopak duální léčba ASA s klopidogrelem neprokázala přínos u pacientů s chronickou ICHDK (studie CHARISMA).
Tikagrelor je reverzibilně se vázající blokátor receptorů pro adenosindifosfát (ADP) typu P2Y12. Jeho postavení v léčbě akutních koronárních syndromů (AKS) prověřila Study of Platelet Inhibition and Patient Outcomes (studie PLATO), která prokázala superioritu tikagreloru nad klopidogrelem v prevenci fatálních a nefatálních KV událostí u nemocných s AKS. Podobně velká studie PEGASUS TIMI 54 u nemocných po infarktu myokardu léčených trombolýzou a ASA ukázala na více než 21 000 pacientů, že obě zkoumané dávky tikagreloru 90 mg i 60 mg na bázi léčby ASA jsou superiorní proti placebu [1,2].
Cíl studie a její design
Studie EUCLID si dala za cíl porovnat efekt monokomponentní protidestičkové léčby tikagrelorem oproti klopidogrelu na incidenci aterotrombotických ischemických příhod (součet úmrtí z KV příhod, infarktů myokardu a ischemických iktů) v populaci nemocných s prokázanou ICHDK.
Jednalo se o mezinárodní multicentrickou, randomizovanou, dvojitě zaslepenou studii fáze III klinického hodnocení s dvěma paralelními skupinami: buď pacientů léčených tikagrelorem v dávce 90 mg dvakrát denně, nebo pacientů léčených klopidogrelem v dávce 75 mg jednou denně.
Do studie bylo zařazeno
13 885 nemocných se symptomatickou ICHDK
v 811 centrech, v celkem 28 zemích. Vstupními
kritérii zařazení byl věk více než 50 let s průkazem
ICHDK – na základě předchozí revaskularizace
končetiny (více než 30 dnů před zařazením) nebo na základě
měření indexu kotník paže (ankle brachial index, ABI)
s hodnotou nižší než 0,8, popř. na základě hodnoty
indexu prst paže (toe brachial index, TBI) nižší než
0,6 u nemocných s nekompresibilními tepnami. K ověření
diagnózy byly indexy měřeny opakovaně. Hlavním kritériem
nemožnosti zařazení byla jasná indikace duální protidestičkové
léčby na začátku studie (nicméně v průběhu studie
byla povolena v případě nově vzniklé situace –
například infarktu myokardu), nutnost léčby ASA nebo
antikoagulancii, dále anamnéza krvácení. Specifikem studie bylo
vyloučení tzv. non respondérů na klopidogrel. Tento
stav byl definován průkazem poruchy bioaktivace klopidogrelu při
přítomnosti genotypu se dvěma „loss of function“
alelami. Vyloučení pacientů neodpovídajících na klopidogrel
se zdá být významným faktorem ovlivňujícím výsledek studie.
Nepovoleno bylo konkomitantní užívání silných inhibitorů
CYP2C19. Byla přítomna též řada dalších kritérií nemožnosti
zařazení, jaká jsou běžná i v jiných studiích
(aktivní nádo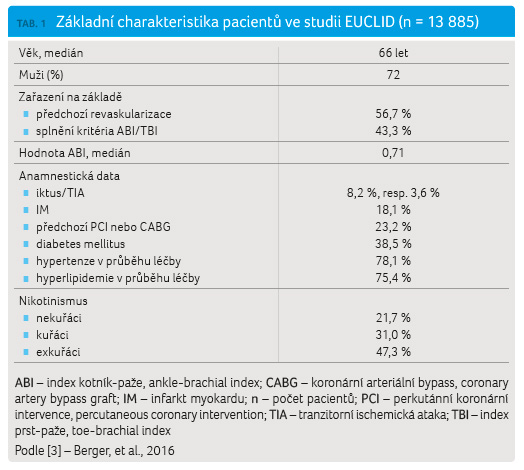 rové onemocnění, předpokládaná délka života
kratší než šest měsíců, anamnéza iktu v posledních
třech měsících, plánovaná revaskularizace během tří měsíců
po zařazení, těžká jaterní insuficience a renální
selhání apod.). Charakteristika pacientů zařazených do studie
je uvedena v tabulce 1.
rové onemocnění, předpokládaná délka života
kratší než šest měsíců, anamnéza iktu v posledních
třech měsících, plánovaná revaskularizace během tří měsíců
po zařazení, těžká jaterní insuficience a renální
selhání apod.). Charakteristika pacientů zařazených do studie
je uvedena v tabulce 1.
Zařazování na základě randomizace v modelu 1 : 1 začalo v prosinci 2012 a skončilo v březnu 2014, přičemž celkově bylo randomizováno 13 885 nemocných. Studie byla ukončena po dosažení 1 364 událostí vyhodnocených jako primární prespecifikovaný cílový ukazatel efektu (KV úmrtí, infarkt myokardu a ischemický iktus) [3].
Výsledky studie
Celkový počet nemocných, u nichž bylo zvažováno zařazení do studie, byl 16 237 jedinců, přičemž buď nesplnili všechna kritéria zařazení/nezařazení, nebo u 616 dalších byla shledána homozygocie alel izoenzymu CYP2C19, která se pojí s rezistencí na klopidogrel. Randomizováno bylo 13 885 pacientů (6 930 k léčbě tikagrelorem a 6 955 k léčbě klopidogrelem). Většina nemocných měla ICHDK ve stadiu klaudikací (76,6 %), 4,6 % pacientů mělo kritickou končetinovou ischemii a 18,7 % osob bylo asymptomatických (zařazeni z titulu předchozí revaskularizace).
Zajímavé je, že medikaci přerušilo 30 % nemocných léčených tikagrelorem (15,4 % kvůli nežádoucímu účinku) a 26 % léčených klopidogrelem (11,1 % kvůli nežádoucímu účinku).
Primární cílový ukazatel (graf 1) v hodnocení účinnosti
byl zaznamenán u 751 z 6 930 (10,8 %) léčených
tikagrelorem a u 740 z 6 955 nemocných (10,6 %)
ve skupině klopidogrelu. Jediným rozdílem byla četnost
ischemického iktu (1,9 % léčených tikagrelorem vs. 2,4 %
léčených klopidogrelem).![GRAF 1 Kaplanova–Meierova analýza primárního cílového ukazatele; podle [4] – Hiatt, et al., 2017. Vložený graf ukazuje stejná data na rozšířené ose y. CI – interval spolehlivosti, confidence interval; HR – poměr rizik, hazard ratio](https://www.remedia.cz/photo-a-31098---.jpg)
Druhotné cílové ukazatele (tab. 2), včetně sloučených a akutní končetinové
ischemie a revaskularizace, byly obdobné v obou skupinách.
Celkově tyto nálezy byly konzistentní i v podskupinách,
s jedinou výjimkou nemocných s předchozí anamnézou
koronární nebo karotické revaskularizace, u nichž měl
tikagrelor lepší výsledky.
Bezpečnostní parametry vyjádřené zejména velkým krvácením (dle klasifikace TIMI) byly obdobné (1,6 %), stejně tak četnost fatálního krvácení, intrakraniálního a malého krvácení byla v obou skupinách podobná. Numericky bylo méně fatálních krvácivých příhod ve větvi tikagrelorové (10 vs. 20), tato větev ale měla více krvácivých událostí vedoucích k přerušení léčby. Hlavními důvody přerušení léčby byly u tikagreloru dyspnoe (4,8 % vs. 0,8 % při terapii klopidogrelem) a malé krvácivé příhody [4].
Závěr
Studie EUCLID nedopadla pro tikagrelor pozitivně, jak bylo předpokládáno. Příčin je více ‒ předně byli ze studie vyřazeni nemocní s poruchou bioaktivace klopidogrelu, tj. tikagrelor byl porovnáván pouze s respondéry, a tím byla hlavní výhoda tikagreloru setřena. V této situaci není důvod, proč by protidestičkový efekt klopidogrelu měl být menší než efekt tikagreloru. V subpopulaci respondérů na klopidogrel je tento ireverzibilní blokátor receptorů ADP komparátorem jistě silným. Dlouhodobé působení při ireverzibilní blokádě receptoru ADP může být výhodou u nemocných s nižší spoluprací. Vynechání dávky na více než 12 hodin totiž snižuje účinek tikagreloru, ale nikoliv klopidogrelu.
Je sice možné, že tikagrelor, jako inhibitor zpětné reabsorpce adenosinu, inhibuje trombocyty též cestou stimulace adenosinových receptorů A2R. Nicméně klinický význam tohoto působení nebyl doložen a výsledek studie EUCLID svědčí proti uplatnění tohoto efektu. Stimulace adenosinových receptorů v respiračním centru však u některých pacientů může vyvolat dušnost.
Bohužel pro praxi je výsledek srovnatelné účinnosti i bezpečnosti tikagreloru a klopidogrelu v indikaci profylaxe aterotrombotických příhod při ICHDK málo přínosný. Obvykle totiž přítomnost afunkčních alel izoenzymu CYP2C19 netestujeme. Ve svých praxích lékaři běžně nevědí, jaký je genotyp nemocných, jimž klopidogrel běžně předepisují, takže až čtvrtinu z nich mohou tvořit ti, kteří odpovídají částečně nebo vůbec. Z tohoto pohledu byl projekt příliš ambiciózní, zbavení se hlavní slabiny léčby klopidogrelem mohlo ovlivnit výsledek studie.
Seznam použité literatury
- [2] Bonaca MP, Bhatt DL, Cohen M, et al. Long‑term use of ticagrelor in patients with prior myocardial infarction. N Engl J Med 2015; 372: 1791–1800.
- [3] Berger JS, Katona BG, Jones S, et al. Design and rationale for the Effects of Ticagrelor and Clopidogrel in Patients with Peripheral Artery Disease (EUCLID) trial. Am Heart J 2016; 175: 86–93.
- [4] Hiatt WR, Fowkes GR, Heizer G, et al. Ticagrelor versus clopidogrel in symptomatic peripheral artery disease. N Engl J Med 2017; 376: 32–40.